Ишемическая болезнь сердца

Стенокардия — синдром, клинический эквивалент ИБС, проявляющийся чувством дискомфорта или болью в грудной клетке сжимающего, давящего характера, которая чаще всего локализуется за грудиной и может иррадиировать в левую руку, шею, нижнюю челюсть, эпигастральную область, вызванный ишемией миокарда чаще всего на фоне атеросклероза коронарных артерий после различной степени физической нагрузки. Еще… Читать ещё >
Ишемическая болезнь сердца (реферат, курсовая, диплом, контрольная)
Ишемическая болезнь сердца (ИБС) — несоответствие между величиной коронарного кровотока (Qкор) и уровнем потребления миокардом кислорода (ПМО2), вследствие атеросклеротического стеноза, спазма или тромботической окклюзии коронарных артерий, приводящее к острой или хронической ишемии миокарда, его дисфункции, некрозу с развитием кардиосклероза (рис. 1). ишемический болезнь сердце стенокардия.
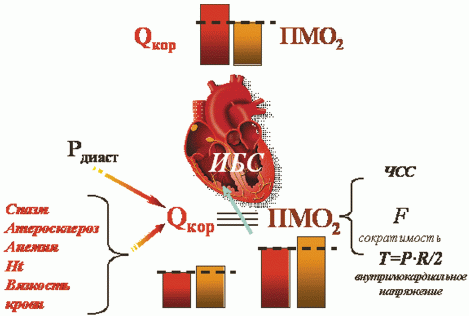 Рис. 1. Диаграмма формирования ИБС |
Эквивалентом энергообеспечения работоспособности сердца как насоса является уровень ПМО2, доставка которого обеспечивается Qкор. Величина коронарного кровотока регулируется тоническим состоянием коронарных сосудов и зависит от градиента давления между восходящим отделом аорты (устья коронарных артерий) и в полости левого желудочка (систолическое и конечно-диастолическое давление), которые соответствуют внутримиокардиальному давлению (напряжению):
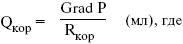
Grad P = Р1 — Р2;
Р1 — давление в восходящем отделе аорты;
Р2 — давление в левом желудочке (внутримиокардиальное напряжение);
Rкор — сопротивление коронарных сосудов.
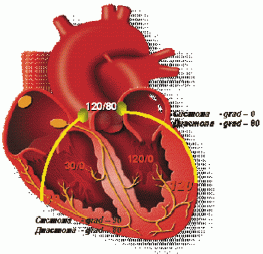 Рис. 2. Диаграмма соотношений внутримиокардиального напряжения и кровоснабжения миокарда левого и правого желудочков |
Миокард левого желудочка кровоснабжается только во время диастолы, так как во время систолы левого желудочка градиент давления между давлением в устьях коронарных артерий и дистальных отделах коронарного русла отсутствует. Во время систолы давление в восходящем отделе аорты (при отсутствии стеноза клапанов аорты) соответствует давлению в полости левого желудочка, развиваемому сокращающимся миокардом (внутримиокардиальное напряжение), соответственно в дистальных, конечных отделах коронарного русла, расположенных «внутри» миокарда (от эпикарда к эндокарду), давление равно внутримиокардиальному, что препятствует коронарному кровотоку. Во время диастолы градиент давления, обеспечивающий кровоток в миокарде левого желудочка, равен разнице между диастолическим давлением в восходящем отделе аорты и давлением в полости левого желудочка во время диастолы. Миокард правого желудочка кровоснабжается как во время систолы (давление в правом желудочка меньше давления в аорте во время систолы), так и во время диастолы) (рис. 2).
ИБС как самостоятельное заболевание была выделена Всемирной Организацией Здравоохранения (ВОЗ) лишь в 1965 г., в связи с ростом частоты патологии и определяющим участием в прогрессировании нарушений сердечной деятельности как насоса. В настоящее время в странах Северной Америки и Европейского региона на 1 млн населения приходится 30−40 тысяч больных ИБС. Среди населения Европейского Союза смертность от ИБС составляет 744 000 случаев в год, в структуре смертности от сердечно-сосудистых заболеваний (ССЗ) ИБС является причиной летального исхода в 51%. ИБС — один из основных факторов риска внезапной сердечной смерти (ВСС), и на ее долю приходится 2/3 случаев внезапной смерти при ССЗ. ИБС чаще болеют мужчины в возрасте 40−65 лет. Продолжительность жизни мужчин с типичной стенокардией на 8 лет меньше, чем у их сверстников, не имеющих болей в грудной клетке. В России среди мужчин 35−64 лет летальность от ИБС составляет 56,6% от общего числа смертей при ССЗ, у женщин того же возраста — 40,4%. Таким образом, ИБС — самая распространенная патология, на долю которой приходится до 50% всех случаев летальных исходов от сердечно-сосудистой патологии [1−5, 7−9].
В большинстве случаев ИБС протекает хронически и проявляется приступами стенокардии напряжения, возникающими при физической нагрузке и эмоциональном напряжении. Величина нагрузки, вызывающей приступ стенокардии, не всегда постоянна; один день больного стенокардией редко полностью похож на другой [2].
Стенокардия — синдром, клинический эквивалент ИБС, проявляющийся чувством дискомфорта или болью в грудной клетке сжимающего, давящего характера, которая чаще всего локализуется за грудиной и может иррадиировать в левую руку, шею, нижнюю челюсть, эпигастральную область, вызванный ишемией миокарда чаще всего на фоне атеросклероза коронарных артерий после различной степени физической нагрузки. Еще в 1772 г. Геберден очень четко описал связь болевого синдрома с физическим напряжением: «…боль в грудной клетке, возникающая во время ходьбы и заставляющая больного остановиться, в особенности во время ходьбы вскоре после еды. Кажется, что эта боль в случае ее продолжения или усиления способна лишить человека жизни; в момент остановки все неприятные ощущения исчезают…».
Наиболее часто загрудинная боль возникает при физической нагрузке и прекращается через 2−3 мин после ее уменьшения. В типичных случаях больные описывают приступ стенокардии как давящую, сжимающую, режущую, обжигающую сердце боль. Нередко больные отмечают дискомфорт (тяжесть в груди, сжатие, стеснение или тупую боль). Основные факторы, провоцирующие боль в груди:
- · физическая нагрузка: быстрая ходьба, подъем в гору или по лестнице, перенос тяжестей;
- · повышение артериального давления (АД);
- · холод;
- · обильный прием пищи;
- · эмоциональный стресс.
Обычно боль проходит в покое через 3−5 мин, в течение нескольких секунд или минут после сублингвального приема нитроглицерина.
Согласно Российским рекомендациям, разработанным Комитетом Всероссийского научного общества кардиологов (2006), коронарная болезнь сердца (КБС), как хроническое заболевание, имеет периоды стабильного течения и обострения. В настоящее время периоды обострения обозначают как острый коронарный синдром (ОКС), который объединяет в себе клинические состояния — нестабильная стенокардия (НС), инфаркт миокарда (ИМ), включающий не Q-образующий ИМ, мелкоочаговый, микро-ИМ [1].
Основной причиной ОКС является формирование нестабильной бляшки с высоким риском надрыва капсулы и формированием частично или полностью окклюзирующего тромба коронарной артерии, что определяет клиническую и электрофизиологическую картину коронарной патологии. Маркером формирования нестабильной атеросклеротической бляшки является рост концентрации в сыворотке крови провоспалительных цитокинов (С-реактивный пептид).
ОКС, по клиническому течению и динамике изменений на ЭКГ, подразделяется на два подтипа: ОКС без подъема ST-сегмента на ЭКГ (ОКС-БПST) и ОКС с подъемом ST-сегмента на ЭКГ (ОКС-ПST).
ОКС-БПST — больные с наличием боли в грудной клетке, но без подъема ST-сегмента на ЭКГ.
ОКС-ПST — больные с наличием типичных болей или других неприятных ощущений (дискомфорт) в грудной клетке, стойким подъемом ST-сегмента или впервые возникшей блокадой левой ножки пучка Гиса (БЛНПГ).
Впервые возникшей считают стенокардию, развившуюся в течение последнего месяца. Иногда приступы стенокардии с самого начала возникают при небольшой физической нагрузке или в покое и сопровождаются изменениями ЭКГ, в таких случаях диагностируют НС [1−3].
НС — острый процесс ишемии миокарда, тяжесть и продолжительность которого недостаточны для развития некроза сердечной мышцы, что документируется отсутствием в крови биомаркеров некроза (тропонин (Тр), МВ-фракция креатинфосфокиназы (КФК)).
ОКС, НС и ИМ — клинические проявления единого патофизиологического процесса — тромбоза различной степени выраженности над надрывом атеросклеротической бляшки или эрозией эндотелия коронарной артерии.
Больные с подозрением на ОКС, а тем более на острый ИМ должны быть госпитализированы в специализированные стационары для идентификации диагноза, решения вопроса о тактике лечения (консервативная медикаментозная, артифициальный тромболизис, механическая реканализация, эндоваскулярная ангиопластика, хирургическое вмешательство), для мониторинга ритма сердечной деятельности и показателей центральной гемодинамики.
Согласно положениям Европейского общества кардиологов и Европейского совета реаниматологов (Recommendations of Task Force of European Society of Cardiology & European Resuscitation Council, 1998), а также рекомендациям Американской коллегии и Ассоциации кардиологов (American College of Cardiology & American Heart Association, 2005), тактика ведения и лечения больных с ОКС в первые 24−48 часов сводится к следующим мероприятиям [8, 9].
- 1. Осмотр больного и регистрация ЭКГ. На догоспитальном этапе временной этап «вызов/осмотр» не должен превышать 60 минут, а при поступлении в стационар этот временной интервал — не более 20 минут.
- 2. Постановка диагноза, дифференциальная диагностика и неотложные лечебные мероприятия.
- 3. Определение симптоматической и патогенетической терапии.
- 4. Почасовое мониторирование ЭКГ и показателей гемодинамики (параметры центральной гемодинамики (ЦГ) с помощью зонда Swan-Gansa).
- 5. При отсутствии выраженных изменений на ЭКГ, сложных нарушений ритма сердечной деятельности и тяжелых признаков сердечной недостаточности необходимо экстренное определение маркеров некроза миокарда в сыворотке крови, лабораторное исследование формулы (Hb, Ht, тромбоциты, лейкоциты, СОЭ) и биохимических параметров крови (остаточный азот, креатинин, глюкоза, белковые фракции), коагулограммы (активированное частичное тромбопластиновое время (АЧТВ), продукты деградации фибрина (ПДФ), международное нормализованное отношение (МНО)), полный липидный профиль (триглицериды, липопротеины очень низкой плотности (ЛПОНП), липопротеины низкой плотности (ЛПНП), липопротеины высокой плотности (ЛПВП)).
В настоящее время для разграничения ОКС-БПST, НС и ИМ-БПST требуется определение концентрации в сыворотке крови Тр — маркера клеточного некроза сердечной мышцы.
В России в медицинских учреждениях используются разные по количественным и качественным параметрам методы определения Тр, что девальвирует ценность этого метода в точности дифференциальной диагностики между ОКС-БПST, НС и ИМ-БПST.
В клинической практике наиболее часто используют определение концентраций следующих специфических маркеров поражения кардиомиоцитов: миоглобин (Мг), кардиотропонины (ТнI, ТнС, ТнТ), КФК, аспартатаминотрансфераза (АСТ), лактатдегидрогеназа (ЛДГ) [6, 7].
Специфичными для поражения только кардиомиоцитов (но не миоцитов скелетных мышц) являются Мг, изоферменты — МВ-фракция КФК, кардиотропонин — ТнI.
Наиболее ранним и чувствительным к повреждению кардиомиоцитов является Мг. Мг — структурный белок миоцита, при поражении сердечной мышцы определяется в сыворотке крови радиоиммунным методом. Миоглобиновый тест обладает высокой чувствительностью и специфичностью, превышающими параметры миокард-специфичных цитозольных изоэнзимов. Увеличение концентрации Мг в сыворотке крови начинается через 1−3 часа от начала болевого синдрома, достигает максимума к 6−7 часу заболевания и, при неосложненном течении ИМ, возвращается к норме к концу первых суток патологического процесса.
Второй структурный белок кардиомиоцитов — Тр, участвующий в регуляции функции миоцита — сокращения/расслабления, входит в состав тропомиозин-тропонинового комплекса, состоит из трех полипептидов (ТнС, ТнI и ТнТ). ТнТ имеет три изоформы: две скелетно-мышечные — ТнТ2, 3 и одну миокардиальную — ТнТ1. Сердечный ТнI локализуется только в миокарде и выделяется при некрозе кардиомиоцитов. Сердечный тропонин ТнТ также используется как маркер некроза миокарда, но его содержание может повышаться и при повреждении скелетной мускулатуры. Значения концентраций ТнТ и ТнI начинают превышать нормальные уровни через 5−12 часов от начала ишемии, достигают пика к концу первого дня (через 24 часа) и нормализуются к концу второго дня (48 часов) развития ИМ.
Энзимная диагностика является не только методом, дополняющим клинические признаки ОКС, но и самостоятельным критерием при принятии решения о тромболитической терапии, инвазивной реваскуляризации миокарда в первые часы развития окклюзии атеротромбозом коронарной артерии при ЭКГ-негативных формах ИМ.
На догоспитальном этапе, при подозрении ОКС, необходимо назначить сублингвально нитраты — нитроглицерин 0,5 мг через каждые 5 минут или изосорбида динитрат (аэрозоль) до устранения болевого синдрома. Эффективно использовать отечественную форму нитроглицерина — букальные пластинки Тринитролонга с их аппликацией на слизистой верхней десны, эффект от которых наступает через 1−2 минуты. Противопоказанием для применения нитратов является снижение систолического АД ниже 90 мм рт. ст. и подозрение на ИМ правого желудочка. Одновременно к терапии нитратами следует добавить тромбоцитарные антиагреганты: при отсутствии противопоказаний ацетилсалициловую кислоту в дозе 160−325 мг или клопидогрел (блокатор гликопротеиновых рецепторов IIb/IIIa тромбоцитов) в нагрузочной дозе 300 мг.
Сохранение болевого синдрома активирует симпатическую нервную систему (выброс катехоламинов), что проявляется учащением ритма сердечной деятельности (тахикардия), артериальной гипертензией, увеличением ПМО2 с возможным расширением области ишемического повреждения миокарда. При отсутствии антиболевого эффекта после сублингвального приема нитратов, на догоспитальном этапе возможно введение наркотических анальгетиков — Морфина сульфат 2−8 мг в/в дробно через каждые 5−15 минут до достижения анальгетического эффекта, общая доза препарата не должна превышать 20 мг. При появлении побочных эффектов: брадикардия (ЧСС? 50 в минуту) — дополнительно в/в вводится 0,5 мл 1% раствора Атропина сульфата; при урежении дыхания (частота дыхательных движений? 16 в минуту) — в/в ввести Налоксона гидрохлорид 0,1−0,2 мг; при появлении диспептических расстройств (рвота, тошнота) — Метоклопрамид 10−20 мг.
Желательна постановка катетера в одну из магистральных вен с последующей инфузией раствора магния (Кормагнезин 400, 25% раствор Магния сульфата) из расчета 0,5 г/час, с целью профилактики «синдрома реперфузии» и нарушений ритма сердечной деятельности [6−9].
При тахикардии (ЧСС? 100 сокращений в минуту) и высоком АД (? 140/90 мм рт. ст.) рекомендовано в/в введение кардиоселективных бета-блокаторов. Рекомендуемый режим введения метопролола при ОКС: 5 мг в/в со скоростью 1−2 мг/мин, затем с 5? минутными интервалами по 5 мг в/в до суммарной дозы 15 мг, через 15 мин после последней инфузии назначают метопролол внутрь 50 мг (Беталок Зок) каждые 6 часов, через 48 часов — перевод на Метопролола сукцинат — 100−200 мг в сутки По данным многоцентровых исследований доказано (GREAT Group, 1994; LATE Study Group, 1993; EMERAS Col&Group, 1993 и др.), что восстановление кровотока в тромбированной артерии в первые 6 часов от начала болевого синдрома предупреждает некроз сердечной мышцы, уменьшает частоту развития аритмий, дисфункции и ремоделирования желудочков сердца, сердечной недостаточности и позволяет спасти от 30 до 50 жизней на 1000 больных [3, 8, 9].
В настоящее время разработаны и внедрены в клиническую практику различные методы разрушения окклюзирующего тромба: А — артифициальный тромболизис с помощью тромболитических препаратов, Б — механическая фрагментация тромба и атеросклеротической бляшки с помощью проводника (перфорация тромба) и катетера с баллоном при чрескожной эндоваскулярной коронарной ангиопластике, с последующей установкой стентов (эндоваскулярная ангиопластика); В — хирургическим путем — аортокоронарное шунтирование.
Медикаментозное восстановление кровотока (реперфузия) имеет предпочтение перед инвазивными методами:
- · возможность проведения раннего тромболизиса (в течение первых трех часов от начала формирования ОКС с элевацией сегмента ST;
- · продолжительность времени «медицинский контакт/игла» («дверь/ игла») — не более 90 минут («золотой час»);
- · техническая ограниченность для проведения инвазивных процедур (техническое оснащение — ангиографическая установка, наличие обученного персонала).
Тромболитическая терапия — обязательное мероприятие при лечении ОКС с подъемом ST-сегмента. Восстановление коронарного кровотока с помощью артифициального тромболизиса в окклюзированной тромбом артерии регистрируется в 65−85% случаев. По данным некоторых авторов тромболитическая терапия может быть максимально эффективной в первые 3 часа (особенно в течение первого «золотого часа») болевого синдрома.
Время от начала обращения за помощью и до начала тромболитической терапии должно быть не более 90 минут («от звонка — до иглы»), а от момента поступления в стационар до начала тромболизиса не должно превышать 20 минут (рекомендации Европейского кардиологического общества) или 30 минут (Американская коллегия кардиологов/Американская ассоциация кардиологов), в том числе с определением всех необходимых лабораторных показателей [8, 9].
Проведение тромболитической терапии показано пациентам с клинической картиной ОКС (боль или дискомфорт в грудной клетке продолжительностью более 30 минут, не купируемые с помощью приема органических нитратов) при наличии на ЭКГ одного из ниже перечисленных признаков:
- · остро возникшая (или/и продолжительно остро возникшая) элевация ST-сегмента в точке J в двух или более смежных отведениях > 2 мм;
- · остро возникшая блокада левой ножки пучка Гиса (затрудняющая анализ ST-сегмента на ЭКГ);
- · депрессия ST-сегмента в передних грудных отведениях в сочетании с высоким зубцом R в V1−3, предполагающие формирование заднего ИМ.
Оптимальные сроки эффективности тромболизиса — 6 часов (время выживаемости миокарда) от начала развития ОКС; время введения расчетно-рекомендуемой дозы тромболитического препарата не должно превышать одного часа.
Антикоагулянтная терапия прямыми антикоагулянтами при лечении ОКС назначается с целью профилактики рецедивов тромбообразования и увеличения (роста) красной части существующего тромба в коронарной артерии, назначается параллельно или вслед за тромболитической терапией.
Всем пациентам с текущим ОКС и высоким риском системных или венозных тромбозов (передний ИМ, фибрилляция предсердий, наличие тромба в полости левого желудочка или амнестических данных на перенесенные эпизоды эмболии) рекомендуется внутривенное введение гепарина: 5000−10 000 ЕД болюсно, затем из расчета 1000−1500 ЕД в час в течение 2−3 дней, с последующим переходом на подкожное введение (суммарно до 7 дней), с достижением целевого терапевтического значения АЧТВ = 60−80 сек. Существует три режима подкожного введения гепарина:
- · малый — 7500 ЕД нефракционированного гепарина (НФГ) два раза в день (через каждые 12 часов);
- · средний — 12 500 ЕД НФГ два раза в день (через каждые 12 часов);
- · увеличенный — 15 000 ЕД НФГ два раза в день (через каждые 12 часов).
Однако клинический опыт, проведенные лабораторные исследования указывают, что подобные режимы подкожного введения НФГ не позволяют достичь терапевтической концентрации гепарина в сыворотке крови, поэтому рекомендованы более высокие режимы подкожного введения НФГ —? 35 000 ЕД в сутки (4−6 раз из расчета 1500 ЕД в час). Целевой уровень АЧТВ (60−80 сек) при указанных режимах подкожного введения НФГ достигается в 37% случаев, а при в/в введении — в 80% наблюдений.
В настоящее время в клиническую практику широко внедрены низкомолекулярные, фракционированные гепарины (НМГ), биологическая эффективность которых достигает 90% и которые практически лишены побочных эффектов, характерных для НФГ.
Терапия прямыми антикоагулянтами в указанных режимах у больных ОКС на фоне проведения тромболитической терапии или вместо нее требует обязательного ежедневного контроля за уровнем тромбоцитов — для исключения синдрома «гепарининдуцированной тромбоцитопении», для которой характерно развитие рецедивирующих тромбообразований.
Лечение НФГ осуществляется 5−7 дней, обязательно за 2−3 дня до отмены НФГ назначаются непрямые антикоагулянты под контролем МНО (2,0−3,0).
Отсутствие клинического и гемодинамического эффектов (прогрессирование болевого синдрома, нарастание сердечной недостаточности) являются прямыми показаниями для перевода больного с ОКС в специализированный стационар, где возможно проведение коронарографии, с последующей механической реканализацией пораженной коронарной артерии, с ее ангиопластикой и при необходимости постановкой стентов или проведение аортокоронарного шунтирования. Инвазивные методы лечения ОКС показаны в следующих случаях:
- · боль в области сердца, сохраняющаяся после проведения тромболитической терапии;
- · нестабильность гемодинамики — артериальная гипотензия, острая сердечная недостаточность, кардиогенный/гемоциркуляторный шок;
Чрезкожное эндоваскулярное вмешательство на коронарных артериях у больных с ОКС с подъемом ST-сегмента — баллонная ангиопластика со стентированием проводится на фоне приема антитромбоцитарных препаратов и с последующим внутривенным введением прямых антикоагулянтов (гепарин). Коронарная ангиопластика с использованием стентов (металлический эндопротез) у больных с ОКС позволяет восстановить коронарный кровоток в окклюзированной тромбом артерии в 95% случаев. Своевременно проведенная эндоваскулярная коронароангиопластика, как самостоятельный метод лечения ОКС, предупреждает поражения сердечной мышцы и развитие сердечной недостаточности.
Таким образом, ОКС — остро развивающаяся ишемия миокарда вследствие частично или полностью окклюзирующего тромба, формирующегося на нестабильной атеросклеротической бляшке коронарной артерии. Патогенез ОКС подразумевает необходимость проведения артифициального тромболизиса с возможным эндоваскулярным вмешательством на коронарных артериях, что определяет необходимость нахождения пациентов в специализированных подразделениях (блок интенсивной терапии (БИТ), отделение кардиореанимации (ОКР)) с почасовым наблюдением за ритмом сердечной деятельности и состоянием гемодинамики.
- 1. Диагностика и лечение стабильной стенокардии. Российские рекомендации (второй пересмотр). Разработаны Комитетом экспертов Всероссийского научного общества кардиологов. М., 2008.
- 2. Клюжев В. М., Ардашев В. Н., Брюховецкий А. Г., Михеев А. А. Ишемическая болезнь сердца. М.: Медицина. 2004.
- 3. Исследование Beautiful — шаг вперед в лечении ишемической болезни сердца // Мед. вестн. 2008. № 30, 3−8.
- 4. Оганов Р. Г., Фомина И. Г. Болезни сердца: Рук-тво для врачей. М.: Литтерра, 2006.
- 5. Основные положения рекомендаций Европейского общества кардиологов по ведению больных стабильной стенокардией (2006) // Эффективная фармакотерапия в кардиологии и ангиологии. 2007. № 2, 1−9.
- 6. Шилов А. М., Мельник М. В., Осия А. О. Лечение неосложненного инфаркта миокарда (общие положения) // Вестник анестезиологии и реаниматологии. 2010; Т7, № 5, 36−41.