Этиология язвенной болезни

Влияние нервно-психических факторов на возникновение язвенной болезни осуществляется неоднозначно. Однако большинство зарубежных ученых отводят им существенную роль в этиологии заболевания. Основоположник неврогенной концепции развития язвенной болезни является Г. Бергман (1913 г.) предполагал, что патогенезе главную роль играет функциональное нарушение вегетативной нервной системы (ВНС… Читать ещё >
Этиология язвенной болезни (реферат, курсовая, диплом, контрольная)
Язвенная болезнь желудка и двенадцатиперстной кишки является полиэтиологическим заболеванием. Более 150 лет ЯБ считается самостоятельной нозологической единицей. За это время было предложено множество разнообразных теорий об этиологии и патогенезе данного заболевания. Согласно современной теории, язвенная болезнь желудка и ДПК имеет множество этиологических факторов, но единый патогенез.
Выделяют несколько групп этиологических факторов:
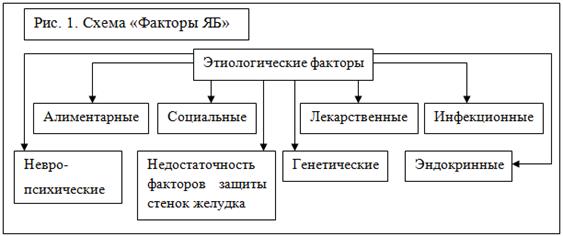
Генетические факторы
В настоящее время известно, что практически все реакции организма (нормальные и патологические) определяются индивидуальным генотипическим фоном. Именно это — уникальность набора генов — обуславливает широкий размах физиологических реакций у людей в ответ на воздействие одного и того же фактора и может быть одной из причин полиморфизма клиники заболевания. Генетические факторы, имея этиологическое значение, определяют развитие патологического процесса лишь тогда, когда действуют несколько экзогенных факторов. Подобная трактовка определяет взгляд на многие заболевания.
Язвенная болезнь является в целом мультифакторным заболеванием с полигенным типом наследования — болезнью с наследственным предрасположением.
С генетической точки зрения язвенная болезнь представляет собой гетерогенную группу заболеваний, различающихся по степени генетической отягощенности, причем наиболее отягощенной является детская форма заболевания; у взрослых более отягощенной бывает язвенная болезнь с локализацией в пилородуоденальной зоне.
Расхождения в оценке роли наследственности в возникновении ЯБ связаны с различным подходом к проведению исследования. Только при целенаправленном сборе семейного анализа с максимальным обхватом родственников, при широком использовании при их обследовании наряду с рентгенологическим эндоскопического метода можно получить истинное представление о влиянии наследственных факторов на развитие болезни. Так, при специальном генетическом обследовании было отмечено, что распространенность ЯБ у родственников пробандов оказалось в 5−10 раз выше, чем у родственников здоровых людей [Комаров, Калинин А. В. — Язвенная болезнь. Руководство по гастроэнтерологии].
Другим доказательством значения наследственной отягощенности может служить конкордантность возникновения и идентичность локализации ЯБ у монозиготных близнецов. (Конкордантность (в генетике) — наличие определённого признака у обоих близнецов, или среди группы людей. Конкордантностью также называется вероятность того, что оба близнеца будут иметь определённый признак, при условии, что его имеет один из них.).
Следует также учитывать, что наследуется определенный тип высшей нервной деятельности, особенности личности, антропологические особенности, предрасполагающие к развитию заболевания. Так, среди больных ЯБ отмечается преобладание лиц с инертностью тормозного и возбудительного процессов, а также слабым типом ВНД (например меланхолики).
В течение длительного времени при объяснении генетики пептической язвы использовали полигенную гипотезу, согласно которой наследственный компонент этого заболевания обусловлен рядом генов, действующих совместно (полигенно). Клинически заболевание развивается, если число определенных генов превышает пороговый уровень. Поллигенная гипотеза предполагает, что все язвы являются разновидностью одной болезни. Альтернативой полигенной концепции является гипотеза о гетерогенности заболевания, согласно которой существует множество форм пептической язвы.
Существенным подтверждением гетерогенности заболевания, является генетические различия «детских» и «взрослых» язв, медиогастральных и пилородуоденальных язв [Гинтер, Меликова М. Ю., 1984].
Наследственная отягощенность является важнейшим этиологическим фактором ЯБ. Однако она создает только предрасположенность к заболеванию, которая реализуется лишь в сочетании с другими неблагоприятными факторами.
Невро-психические факторы
Влияние нервно-психических факторов на возникновение язвенной болезни осуществляется неоднозначно. Однако большинство зарубежных ученых отводят им существенную роль в этиологии заболевания. Основоположник неврогенной концепции развития язвенной болезни является Г. Бергман (1913 г.) предполагал, что патогенезе главную роль играет функциональное нарушение вегетативной нервной системы (ВНС) с преобладанием тонуса блуждающего нерва (БН). Гиперваготония вызывает спазм мускулатуры и кровеносных сосудов, в результате чего возникают ишемия, пониженное сопротивление тканей и последующее переваривание участка слизистой оболочки желудочным соком.
" У больных ЯБ и гастродуоденитами отмечено наличие психопатологических синдромов: тревожно-депрессивного, тревожно-фобического, ипохондрического, астенического с истерическими реакциями. Наблюдались неврозоподобные нарушения с дисфункцией ВНС и вегетативно-сосудистая форма гипотанимического синдрома, а также сексуальные расстройства. Энцефалографические нарушения отмечались в фазе обострения. Они неспецифичны и проявляются дезорганизацией альфа-ритма, изменением его реактивности, появлением бета-ритма, острых волн, пиков низковольтной дизритмии и десинхронизации. После ликвидации обострения изменения ЭЭГ сохраняются, но становятся менее выраженными (альфа-ритм становился более регулярным, реже встречались бета-ритм и дельта-волны)" (Дробинский А.Д., Клименко А. В., 1979; Пелещук А. Р., Скопиченко Н. Ф., 1982).
В зарубежных западных странах положение о ведущей роли нервно-психических факторов в патогенезе ЯБ нашло теоретическое обоснование в учении Сели Г. об общем адаптационном синдроме и влиянии «стресса» на организм человека. Многие западные ученые придают стрессовым ситуациям важное значение, рассматривая ЯБ как частный случай дезадаптации, как срыв компенсаторно-приспособительных механизмов при чрезмерной силе воздействия неблагоприятных факторов (Комаров Ф.И. и др., 1992;).
Однако значение нервно-психических перегрузок как этиологического фактора в развитии ЯБ признается не всеми. Так, согласно исследованиям Дж. Томаса и соавт. (1980), М. Салвагинини и соавт. (1980), различные стрессовые ситуации (производственные и семейные) не оказывают существенного влияния на возникновение ЯБ.
В настоящее время развитие некоторых заболеваний, в частности язвенной болезни, рассматривается с позиции нарушения биологического ритма различных физиологических процессов организма человека. Наглядным примером нарушения биологического ритма у больных ЯБ служит ночная желудочная гиперсекреция, которая часто предшествует развитию ГДЯ.
Таким образом, нервно-психические перегрузки и нарушения психофизических функций могут быть реализующими факторами возникновения язвенной болезни (Комаров Ф.И., Калинин А. В. — Язвенная болезнь. Руководство по гастроэнтерологии).
Алиментарные и лекарственные факторы В настоящее время имеется тенденция к пересмотру влияния нарушений режима и характера питания на ЯБ. По мнению европейских исследователей, нет прямых доказательств влияния пищи на возникновение гастродуоденальных язв [Сальвагинини М., 1980; Бриггс Р. Д., 1960].
В генезе ЯБ немалое значение имеет характер питания, хотя рядом зарубежных исследователей [Сальвагинини М., 1980; Риднинг А., 1982; Фельдман М., Шиллер Л. Р., 1985] отрицается сам факт участия алиментарных факторов в возникновении ГДЯ.
Однако повседневный опыт доказывает, что у многих больных начало и рецидивы ЯБ возникают после погрешностей в еде или нарушения ритма приема пищи. Такие симптомы, как изжога кислая отрыжка и рвота, нередко возникают после приема раздражающей пищи и пищи стимулирующей выработку желудочного сока.
Вредное воздействие продуктов питания на слизистую оболочку ЖКТ может быть различным. Некоторые компоненты пищи, как было еще показано в классических работах Павлова И. П., стимулируют желудочную секрецию, обладая низкими буферными свойствами. Длительное употребление грубой пищи способствует развитию хронического гастрита и гастродуоденита, рассматривающихся как предязвенные состояния. В свою очередь буферные и антацидные свойства некоторых продуктов (мясо, молоко и др.) оказывают явное антикоррозивное действие, блокируя активный желудочный сок.
Лекарственные воздействия
В клинике и экспериментах давно доказано, что ряд лекарственных препаратов (НПВС, КС, резерпин и др.) могут вызывать изъязвление слизистой оболочки желудка или ДПК.
Язвообразующее действие указанных групп лекарственных препаратов реализуется различными путями. НПВП, в первую очередь ацетисалициловая кислота, снижают выработку слизи, изменяют ее качественный состав и нарушают защитные свойства слизистой оболочки; не исключается прямое их воздействие на слизистую оболочку желудка с образованием острых язв и эрозий. Другие лекарственные средства (резерпин, КС) существенно усиливают агрессивные свойства желудочного сока, непосредственно стимулируя выработку соляной кислоты обкладочными клетками и/или воздействуя на нейроэндокринный аппарат.
Вредные привычки
К вредным привычкам, способствующим развитию ЯБ, однозначно относятся курение и употребление алкоголя.
Среди курящих мужчин ЯБ встречается в 2 раза чаще, чем среди некурящих. Никотин оказывает сосудосуживающий эффект на сосуды желудка, несколько усиливает его секрецию, способствует повышению концентрации пепсиногена, приводит к ускорению эвакуации пищи из желудка, снижает давление в пилорическом сфинктере и способствует дуоденогастральному рефлюксу. Кроме того, никотин угнетает секрецию бикарбонатов поджелудочной железы, нарушает слизеобразование и снижает синтез простагландинов в слизистой оболочке.
Алкоголь в этиологии ЯБ играет многоплановую роль.
- 1. Он стимулирует кислотообразующую деятельность желудка, в результате чего усиливаются агрессивные свойства желудочного сока.
- 2. Нарушается барьерная функция слизистой оболочки.
- 3. При длительном употреблении крепких напитков развивается хронический гастрит и дуоденит, снижается резистентность слизистой оболочки.
Богатый клинический опыт свидетельствует, что ЯБ и ее рецидивы нередко провоцируются алкогольными эксцессами в сочетании с грубыми погрешностями в еде.
К вредным привычкам можно отнести и чрезмерное употребление кофе. Механизм неблагоприятного действия кофе связывают со стимулирующим влиянием кофеина на кислотообразующую функцию желудка.
Инфекционные факторы
Helicobacter pylori.
В 1984 году австралийские исследователи Б. Маршалл и Дж. Уэррен открыли новую бактерию, названную ими Campylobacter pylori, которая была выделена из слизистой оболочки желудка больных хроническим гастритом. В дальнейшем Campylobacter pylori была переименована в Helicobacter pylori (НР). НР преимущественно обнаруживается в антральном отделе желудка под слоем слизи на поверхности эпителиоцитов. В ДПК НР обнаруживается только в участках желудочной метаплазии. Было доказано, что НР повреждает слизистую оболочку желудка и является этиологическим фактором развития активного антрального гастрита (типа В). При этой форме гастрита НР обнаруживается почти в 100% случаев, в то время как на неизмененной слизистой оболочке антрального отдела желудка — только в 8−10%.
Роль НР в этиологии ЯБ остается спорной. В пользу того, что НР имеет непосредственное отношение к ЯБ, выдвигаются следующие доводы: 1) частое обнаружение НР при язвенной болезни (до 75%); 2) заживление язв после лечения АБ и субцитратом висмута, которые уничтожают НР; 3) связь рецидива гастродуоденальных язв с сохранением НР.
Против этих доводов можно сказать то, что в условиях эксперимента можно воспроизвести хеликобактерный гастрит, но не язву. ЯБ не имеет эпидемических характеристик инфекции. Спонтанного заживления язвы не происходит с исчезновением НР. С возрастом частота хеликобактерного гастрита снижается, а язв уменьшается. Неясно также, почему язва локализуется чаще в ДПК, а не в желудке, где обсеменение НР всегда более выражено [Арулин Л.И. и др., 1993].
Заболевания, способствующие развитию ЯБ.
Наряду с приведенными этиологическими факторами, к развитию ЯБ приводят заболевания внутренних органов. К этим заболеваниям прежде всего относятся хронические заболевания легких, ССС, печени, поджелудочной железы, сопровождающиеся функциональной недостаточностью этих органов и систем.
Таким образом, из вышесказанного становится понятным, что ЯБ является полиэтиологическим заболеванием. Для ее возникновения необходимо воздействие не изолированного причинного фактора, а суммы факторов в их взаимодействии. При этом наследственную отягощенность следует рассматривать как предрасполагающий фон, на котором реализуется действие других, обычно нескольких этиологических факторов.
Роль этиологических факторов разная в зависимости от возраста, пола больного и локализации язвы. Так, в молодом возрасте наибольшее значение имеет наследственность. В среднем возрасте среди причин заболевания начинают преобладать нервно-психические перенапряжения, вредные привычки, грубые погрешности в питании. В пожилом возрасте в генезе ЯБ значительный удельный вес приобретают «ульцерогенные» препараты, различные сопутствующие заболевания.