Диагностика.
Клиническая фармакология

Сальбутамол — ?2??, обладает выраженной бронхолитической активностью; продолжительность действия 4−6 ч; используют в виде таблетированных (Вентокол, Сальтос®), ингаляционных (порошок Цибутол Циклокапс, аэрозоль для ингаляций дозированный, активируемый вдохом, Саламол Эко Легкое Дыхание, раствор для ингаляций Саламол Стери-Неб) лекарственных форм. Показания: БА и другие обратимые… Читать ещё >
Диагностика. Клиническая фармакология (реферат, курсовая, диплом, контрольная)
ХОБЛ можно предполагать у каждого человека, у которого имеются кашель и (или) одышка при условии курения. При клиническом обследовании определяются удлиненная фаза выдоха в дыхательном цикле, при перкуссии над легкими — легочный звук с коробочным оттенком, при аускультации легких — ослабленное везикулярное дыхание или жесткое, рассеянные сухие хрипы. Приведенные признаки не являются диагностически значимыми в отдельности, но наличие нескольких из них повышает вероятность заболевания.
В установлении диагноза ХОБЛ, определения степени тяжести заболевания, оценки эффективности проводимой терапии наиболее важными являются результаты определения функции внешнего дыхания (ФВД). Важными индикаторами нарушения вентиляционной способности легких являются обструкция дыхательных путей и нарушение транспорта кислорода. Объем форсированного выдоха за 1 с (ОФВ,) является легко определяемым и воспроизводимым в динамике параметром. ОФB1 и в норме обычно снижается при старении в среднем на 25−30 мл/год, у курильщиков — на 45 мл/год, у больных ХОБЛ — на 50−60 мл/год. Выживаемость больных ХОБЛ обратно пропорциональна возрасту и прямо пропорциональна величине ОФB1 (в процентах от возрастной нормы).
Определение пиковой скорости выдоха (пикфлоуметрия) эффективно в качестве скринингового метода для обнаружения группы риска развития обструктивной болезни легких, для определения отрицательного влияния различных поллютантов, а также необходимо в период обострения ХОБЛ, особенно на этапе реабилитации. Более углубленная программа включает проведение ингаляционного теста с бронхорасширяющими препаратами и физической нагрузкой, исследование газов крови и кислотнощелочного равновесия.
Классификация ХОБЛ, но данным спирометрии, принятая за рубежом, приведена в программе «Глобальная стратегия диагностики, лечения и профилактики хронической обструктивной болезни легких» (GOLD).
В процессе обследования больного необходимо исключить другие заболевания — бронхиальную недостаточность левого желудочка (отек легкого), ТЭЛА, обструкцию верхних дыхательных путей, рак легкого, туберкулез, пневмоторакс, проявляющиеся бронхообструктивным синдромом.
Формулировка развернутого клинического диагноза ХОБЛ включает:
- • тяжесть течения заболевания: легкое (I стадия), среднетяжелое (II стадия), тяжелое (III стадия) и крайне тяжелое (IV стадия);
- • фазу процесса — обострение или ремиссия;
- • наличие осложнений (дыхательная недостаточность, легочное сердце, недостаточность кровообращения).
При тяжелом течении заболевания рекомендуется указывать клиническую форму ХОБЛ (эмфизематозная, бронхитическая, смешанная).
Лечение
Фармакотерапия ХОБЛ направлена на предупреждение прогрессирования болезни, повышение толерантности к физическим нагрузкам, уменьшение симптоматики, улучшение качества жизни, профилактику и лечение обострений и осложнений.
Первый и самый важный шаг в программе лечения ХОБЛ — снижение влияния факторов риска и в первую очередь — прекращение курения. Это единственный и пока наиболее эффективный метод, позволяющий уменьшить риск развития и прогрессирования ХОБЛ. Разработаны специальные программы лечения табачной зависимости.
Выбор терапии зависит от степени тяжести (стадии) заболевания и его фазы (стабильное состояние или обострение), а также наличия или отсутствия осложнений.
Главное место в комплексной терапии больных ХОБЛ занимают бронхолитические препараты. Предпочтение отдается ингаляционной терапии.
Ингаляционные М-холиноблокаторы (МХБ). Установлено, что МХБ более эффективны при лечении ХОБЛ, чем ?-адреностимуляторы. Наиболее важным эффектом МХБ у больных ХОБЛ является блокада действия ацетилхолина на уровне МЗ-рецепторов. Применяемые в настоящее время короткодействующие препараты также блокируют М2-рецепторы.
МХБ уменьшают секрецию желез слизистой оболочки носа и бронхиальных желез. Однако выделение мокроты (мукоцилиарный клиренс) не угнетается. К МХБ не возникает тахифилаксии при повторном применении. Чувствительность М-холинорецепторов бронхов не уменьшается с возрастом. Это позволяет применять МХБ у больных ХОБЛ пожилого и старческого возраста. У МХБ отсутствует кардиотоксическое действие, что делает возможным их применение у пациентов с нарушениями деятельности ССС. Длительное применение МХБ улучшает качество сна у больных ХОБЛ и уменьшает количество обострений заболевания.
Ингаляционное назначение МХБ обязательно при всех степенях тяжести заболевания. Назначение их короткими курсами уже приводит к улучшению бронхиальной проходимости. Особенности ингаляционных холинолитиков приведены в табл. 6.1.
Таблица 6.1
Особенности ингаляционных холинолитиков
Холинолитик. | Дозировка. | Фармакодинамика. | Побочные эффекты. |
Ипратропия бромид. | Дозировка — ингалятор:
| Начало действия — 5−15 мин Максимальное действие — 60−120 мин Длительность эффекта — 6−8 ч. | Сухость во рту Неприятный привкус Головная боль Раздражение верхних дыхательных путей. |
Ипратропий/ фенотерол (беродуал Н). | Дозировка — ингалятор: ипратропий (20 мкг) + + фснотерол (50 мкг)/ инг. доза, 2 инг. дозы/6 ч. | Начало действия — 5−15 мин Максимальное действие — 60−120 мин Длительность эффекта — 6−8 ч. | Обычно переносимость хорошая, но возможны побочные эффекты как холинолитиков, так и симпатомиметиков. |
Тиотропия бромид. | Дозировка — ингалятор: 18 мкг/капс., 18 мкг/24 ч. | Длительность эффекта — 24 ч. | Обычно переносимость хорошая, побочные эффекты холинолитика редки. |
Ипратропия бромид (Атровент®, Иправент — аэрозоль для ингаляций дозированный) — ингаляционный МХБ короткого действия. Максимальный эффект после ингаляции ипрагропия бромида развивается через 5−15 мин, действие продолжается 6 ч, иногда — до 8 ч (поэтому препарат обычно применяют 3 раза в день). Показания: хронический обструктивный бронхит, БА, гиперсекреция бронхиальных желез, бронхиальная обструкция на фоне простудных заболеваний.
Противопоказания: закрытоугольная глаукома, беременность, гиперчувствительность.
Побочные эффекты: ипратропий, окситропий и тиотропий плохо всасываются, поэтому побочные эффекты встречаются реже, чем при применении атропина. Основными побочными эффектами являются сухость во рту, повышение вязкости мокроты. Некоторые больные, применяющие ипратропий, отмечают горький металлический вкус. Иногда учащаются сердечно-сосудистые симптомы у больных, получающих регулярное лечение ипратропия бромидом. С осторожностью применяют ипратропия бромид при доброкачественной гиперплазии предстательной железы (ДГПЖ). Не рекомендовано применение МХБ в качестве монотерапии для экстренного купирования приступа удушья (эффект развивается позднее, чем при применении ?-адреностимуляторов). При ингаляции с помощью небулайзера возможно развитие приступа острой открытоугольной глаукомы (при попадании раствора в глаза), особенно при одновременной ингаляции сальбутамола.
Тиотропия бромид (Спирива® — капсулы с порошком для ингаляций в комплекте с ингалятором «Хэндихалер») — ингаляционный МХБ длительного действия для лечения ХОБЛ. Длительнодействующий МХБ тиотропий селективен к М3- и Ml-рецепторам.
При легкой ХОБЛ назначения МХБ бывает обычно достаточно. Их назначают преимущественно в период ухудшения состояния. Длительность их применения должна быть не менее 3 нед.
При среднетяжелой и тяжелой ХОБЛ МХБ применяют постоянно', при этом возможно увеличение дозы ингаляционных препаратов. Однако в таких случаях не всегда удается достигнуть достаточного контроля бронхиальной обструкции при монотерапии.
Комбинированные препараты могут быть более эффективны и иметь меньший риск побочных эффектов в сравнении с использованием одного препарата в повышенной дозе.
Ингаляционные ?2-адреномиметики (?2??). Принципом действия ?2? является расслабление гладкой мускулатуры бронхов путем стимуляции ?2-адренернических рецепторов (?2??). При возбуждении ?2? повышается уровень цАМФ и устраняется бронхоспазм. При назначении таблетированных препаратов начало действия медленнее, а побочных действий больше, но сравнению с ингаляционными формами. Классификация ?2-агонистов представлена на рис. 6.4. Для быстрого купирования легких и умеренно выраженных симптомов эффективны ингаляции аэрозолей селективных ?2? короткого действия, например сальбутамола, тербуталина и фенотерола. При необходимости применения препаратов более 1 раза в день рекомендован их ежедневный профилактический прием.
Сальбутамол — ?2??, обладает выраженной бронхолитической активностью; продолжительность действия 4−6 ч; используют в виде таблетированных (Вентокол, Сальтос®), ингаляционных (порошок Цибутол Циклокапс, аэрозоль для ингаляций дозированный, активируемый вдохом, Саламол Эко Легкое Дыхание, раствор для ингаляций Саламол Стери-Неб) лекарственных форм. Показания: БА и другие обратимые бронхообструктивные состояния, профилактика преждевременных родов. Противопоказания: гиперчувствительность, миокардит, печеночная и (или) почечная недостаточность, одновременный прием неселективных ?-адреноблокатеров. Требуется соблюдать осторожность при назначении пациентам с тиреотоксикозом, стенокардией, аритмией, гипертонической болезнью, СД. При длительном и частом приеме может разниться толерантность.
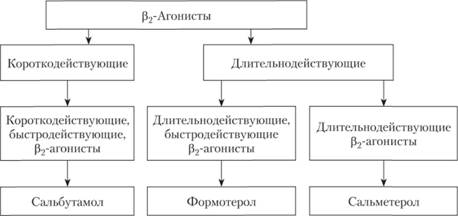
Рис. 6.4. Классификация ?2-агонистов.
Побочные эффекты: тремор (обычно кистей). Беспокойство, напряженность, повышенная возбудимость. Головная боль, головокружение, расширение периферических сосудов, тахикардия (незначительная при ингаляционном пути введения). Кратковременные судороги, гипокалиемия при приеме высоких доз, аллергические реакции (парадоксальный бронхоспазм и др.). Сальбутамол проникает через плацентарный барьер и может вызывать тахикардию у плода и вторичную гипогликемию плода, обусловленную гипогликемией матери. Побочные эффекты чаще возникают у детей 2−5 лет. У пожилых людей из-за угрозы побочных эффектов следует избегать назначения сальбутамола или тербуталина.
Передозировка: тошнота, рвота, АГ, тахикардия, стенокардия, гипокалиемия. Симптомы могут быть успешно устранены при осторожном применении ?-адреноблокаторов. ?2? нужно применять с осторожностью совместно с ингибиторами МАО, ТЦА и симпатомиметиками. Бронходилатирующее действие усиливается МХБ и блокаторами кальциевых каналов.
Фенотерол (Беротек® Н) является эффективным бронхолитическим средством для предупреждения и купирования приступов бронхоспазма при бронхиальной астме и других состояниях, сопровождающихся обратимой обструкцией дыхательных путей, таких как хронический обструктивный бронхит с наличием или без эмфиземы легких. Начало действия после ингаляции — через 5 мин, максимум — 30−90 мин, продолжительность — 3−5 ч.
При применении препарата в высоких дозах происходит стимуляция ?1-адренорецепторов, фенотерол может оказывать действие на миокард, вызывая учащение и усиление сердечных сокращений.
Бронхолитики короткого действия при лечении ХОБЛ назначаются по потребности для купирования бронхоспазма.
При подборе ингаляционного бронхолитического средства больному исследуют ОФВ, до введения препарата и после его ингаляции через 15 мин.
При ингаляционном введении бронхолитических средств ДАИ должен располагаться на расстоянии 3−4 см от рта больного. В момент распыления бронхолитического средства больной должен сделать медленный вдох (не более 0,5 л в 1 с).
?2? длительного действия не предназначены для купирования приступов. К ним относятся формотерол (Оксис® Турбухалер® Форадил — порошок для ингаляций дозированный, атимос — аэрозоль для ингаляций дозированный) и сальбутамол в лекарственной форме таблетки пролонгированного действия, покрытые оболочкой (Сальтос®). Их назначают в рамках базисной терапии дополнительно к ГК (но не вместо них). Они могут быть эффективными при предупреждении ночных симптомов.
?2? необходимо с осторожностью применять у пожилых больных при сопутствующей патологии ССС (особенно при ИБС и гипертонической болезни), так как эти препараты, особенно в сочетании с тиазидными диуретиками, могут вызвать транзиторную гипокалиемию и аритмии.
При лечении среднетяжелой и тяжелой ХОБЛ использование ?2? в сочетании с М-холиноблокаторами позволяет усилить бронхорасширяющее действие и существенно уменьшить суммарную дозу ?2-адреностимуляторов и тем самым снизить риск побочного действия последних. Преимущества этой комбинации: воздействие на два патогенетических звена бронхообструкции и быстрое бронхолитическое действие. Для этой цели весьма удобны комбинации препаратов в одном ингаляторе (Беродуал® содержит ипратропия бромид + фенотерол и др.).
При синдроме утомления дыхательной мускулатуры наилучший эффект достигается при использовании небулайзеров.
Метилксантины являются неспецифическими ингибиторами всех подтипов фермента фосфодиэстеразы, что объясняет широкий круг их лечебных и токсических эффектов. Неселективные ингибиторы фосфодиэстеразы эффективны при ХОБЛ. Наиболее частыми побочными действиями являются головные боли, бессонница, тошнота, чувство жжения в сердце, причем эти проявления могут возникать при терапевтической концентрации теофиллииа в сыворотке крови. Могут возникнуть предсердные и желудочковые аритмии, эпилептические припадки. В отличие от других классов бронхолитиков при использовании дериватов ксантина имеется риск передозировки (как намеренной, так и случайной).
Теофиллин (Теопэк — таблетки, Теотард — капсулы пролонгированного действия) применяют при обратимой бронхиальной обструкции.
Противопоказания: ИМ, тахиаритмия, гипертрофическая обструктивная кардиомиопатия, нестабильная стенокардия, гипертиреоз, язвенная болезнь желудка и двенадцатиперстной кишки, выраженная дисфункция печени, эпилепсия, пожилой возраст, порфирия, беременность, кормление грудью.
Побочные эффекты: токсичность зависит от дозы. Наибольший эффект достигается только тогда, когда даются большие дозы. Возможны диспепсические явления, тахикардия, головная боль, бессонница, иногда возбуждение, тремор, аритмии, судорожные состояния, артериальная гипотензия, сердечная недостаточность, гиперкальциемия, гиперкреатинемия, гипокалиемия, увеличение диуреза.
При сочетании с малыми дозами р2-адреностимуляторов эффект более выражен, однако одновременно повышен риск побочных эффектов, включая гипокалиемию.
Метаболизм теофиллина осуществляется в печени, вариабелен, особенно у курильщиков, а также при нарушении функций печени, сердечной недостаточности, одновременном приеме некоторых лекарственных средств. Например, удлиняется при циррозе печени, ЗСН, вирусных инфекциях, в пожилом возрасте, а также при приеме циметидина, ципрофлоксацина, эритромицина, пероральных контрацептивов, укорачивается у курильщиков, при хроническом алкоголизме, приеме карбамазепина, барбитуратов и рифампицина. Эти изменения имеют клиническое значение, гак как теофиллин характеризуется малой широтой терапевтического действия. При сердечной недостаточности элиминация теофиллина замедляется.
Лечение препаратами теофиллина проводят под контролем его концентрации в плазме крови. Применение пролонгированных форм удобно при ночных проявлениях болезни. Однако замена одного препарата теофиллина на другой может повлиять на уровень препарата в крови, даже при сохранении прежних доз. При использовании препаратов теофиллина (короткого и пролонгированного действия) рекомендовано определение концентрации теофиллина в крови в начале лечения, каждые 6−12 мес., а также после смены доз и препаратов.
Аминофиллин (Эуфиллин (Россия); табл., 0,15 г; р-р д/ин. (амп.) 2,4%, 5 и 10 мл). Растворимость аминофиллина (смесь теофиллина и этилендиамина) в 20 раз выше, чем теофиллина. Препарат показан для купирования тяжелых приступов при неэффективности ингаляций р2-адреностимуляторов.
Показания: БА, бронхит, НМК, ЗСН (в составе комплексной терапии).
Противопоказания, побочные эффекты — см. теофиллин; аллергия к этилендиамину. Препарат вводят внутривенно медленно, при внутримышечном введении аминофиллин оказывает сильное местнораздражающее действие.
Комбинированная бронхолитическая терапия. Комбинация бронхолитиков с различными механизмами и длительностью действия может увеличивать степень бронходилатации с равными или меньшими побочными эффектами. Беродуал® Н содержит ииратрония бромид + феногерол, ипрамол стери-неб содержит ипратропия бромид + сальбутамол.
Комбинация ?2? и теофиллина (Комбипэк таблетки пролонгированного действия содержит сальбутамол + теофиллин) может обеспечивать дополнительное улучшение легочной функции и общего состояния.
Комбинированный препарат Теофедрин-Н® оказывает бронхорасширяющее и спазмолитическое действие. Бронхорасширяющее действие препарата обусловлено комбинацией производных метилксантина (теофиллина, кофеина) с симпатомиметиком эфедрином и МХБ атропином. Фенобарбитал устраняет возбуждение ЦНС. Препарат увеличивает просвет бронхов, расширяет сосуды легких и понижает давление в малом круге кровообращения, стимулирует дыхательный центр, расширяет коронарные сосуды и повышает частоту и силу сердечных сокращений, увеличивает почечный кровоток и оказывает умеренный диуретический эффект. За счет присутствия в составе препарата парацетамола Теофедрин-Н® обладает жаропонижающим и обезболивающим действием.
Ингаляционные глюкокортикоиды (ИГК). Показанием к терапии ИГК при ХОБЛ является неэффективность максимальных доз средств базисной терапии — бронхорасширяющих препаратов. Эффективность ИГК в качестве средств, уменьшающих выраженность бронхиальной обструкции у больных ХОБЛ, неодинакова. Лишь у 10−30% пациентов при применении ИГК улучшается бронхиальная проходимость. Длительная терапия ингаляционными ГК показана больным с клинически значимыми симптомами при OOB1 менее 50% от должного (стадии III и IV — тяжелая и крайне тяжелая ХОБЛ) и повторяющимися обострениями (например, 3 раза за последние 3 года). Такое лечение уменьшает частоту обострений и улучшает состояние здоровья, а отмена лечения ингаляционными ГК может приводить к обострениям у некоторых пациентов. Ингаляционные ГК в сочетании с ?2? длительного действия более эффективны, чем каждый отдельный компонент. Эффективность и побочные действия ингаляционных ГК при БЛ зависят от дозы и типа ГК.
Ингаляционные ГК вызывают значительно меньше побочных эффектов, чем системные ГК. Однако ИГК могут влиять на кору надпочечников и обмен веществ в костной ткани в высоких дозах. Длительное лечение таблетированными ГК при ХОБЛ не рекомендовано.
Беклометазон (Беклазон Эко Легкое Дыхание — аэрозоль для ингаляций дозированный, активируемый вдохом, Бекотид® — аэрозоль для ингаляций дозированный), будесонид (Бенакорт®, Пульмикорт®, Турбухалер® — порошок для ингаляций дозированный, буденофальк — капсулы) обладают примерно одинаковой эффективностью. Флутиказон (Фликсотид® — аэрозоль для ингаляций дозированный) в 2 раза их активнее, проявляет наиболее высокий тропизм к ГК-рецепторам и выраженное противовоспалительное действие.
При необходимости одновременного приема ингаляционных ГК с ?2? сначала производят ингаляцию последнего, что обеспечивает лучшее проникновение ИГК в бронхи.
Нежелательные эффекты ИГКС: кандидоз полости рта, дисфония, кашель, системное действие. При длительном применении ингаляционных ГК в высоких дозах возможно развитие глаукомы и катаракты. Высокие дозы беклометазона, будесонида и флутиказона могут влиять на обмен веществ в костной ткани.
Учитывая возможность побочных эффектов, ингаляционные ГК нужно применять в минимальных эффективных дозах. Ингаляцию ГК предпочтительнее проводить из аэрозольных ингаляторов с использованием спейсеров большого объема, особенно при необходимости введения больших доз. При применении с помощью спейсера бо? льшая часть препарата попадает в нижние дыхательные пути, а нс оседает в ротовой полости (значительно реже возникает кандидоз).
Применение препаратов в форме порошка со средствами доставки, активизируемыми вдохом, особенно удобно, если пациент не может использовать аэрозольные ингаляторы.
Беклометазон. Показания: лечение БА при недостаточной эффективности бронходилататоров и (или) кромогликата натрия, тяжело протекающая гормонозависимая БА у взрослых и детей.
Противопоказания: гиперчувствительность, астматический приступ или статус, беременность (I триместр).
Побочные эффекты: охриплость голоса, сухость во рту, реакции гиперчувствительности, кандидоз полости рта и глотки, признаки гиперкортицизма, парадоксальный бронхоспазм, развитие кандидоза менее вероятно при использовании спейсера, а также при полоскании ротовой полости водой после каждой ингаляции; возможно лечение противогрибковыми средствами без отмены ингаляционных ГК.
Предостережения: с осторожностью применять у больных туберкулезом легких, нелеченной грибковой, бактериальной, системной вирусной или герпетической инфекцией глаз. Прекращать лечение необходимо постепенно. Доза меньше 800 мкг в сутки безопасна, при более высокой дозе — остеопороз, при дозе до 400 мкг — нет угнетения надпочечников.
Будесонид, флутиказон: показания, предостережения, побочные эффекты такие же, как и для беклометазона.
Противопоказания: легочные микозы, бронхомикозы, туберкулез, беременность, кормление грудью.
Высокие дозы ингаляционных ГК назначают при недостаточной эффективности стандартной ингаляционной терапии. В этом случае возможно угнетение функций коры надпочечников, поэтому пациентам выдают «стероидную карточку» и в стрессовых ситуациях (например, перед оперативным вмешательством) профилактически вводят системные ГК.
Комбинированные препараты ингаляционных ГК с ?2АМ предназначены для длительного лечения заболевания, а не для купирования приступов. Комбинированные препараты необходимо принимать регулярно, даже если отсутствуют симптомы заболевания. Изменять дозу препарата можно только по рекомендации врача. Начальную дозу препарата определяют на основании дозы ГК, которая контролирует течение болезни соответствующей степени тяжести. Затем под контролем врача начальную дозу постепенно снижают до минимальной эффективной.
Сальметерол + флутиказон (25/100, 50/100, 50/250, 50/500 мкг/доза) — Серетид Мульгидиск® и Серетид® ДАИ. Комбинированный препарат для лечения ХОБЛ 3−4-й стадии только базисной терапии.
Показания, противопоказания, предостережения, побочные эффекты: см. беклометазон и сальметерол.
Будесонид + формотерол (160/4,5 мкг/доза) — Симбикорт® Турбухалер®. Препарат базисной терапии ХОБЛ. Можно применять однократно в течение суток, так как будесонид действует 24 ч.
Таблетированные ГК. Назначают при тяжелом течении ХОБЛ. Длительное лечение таблетированными ГК у больных среднетяжелой, тяжелой и крайне тяжелой ХОБЛ приводит к стероидной миопатии, снижению функциональной способности больных и дыхательной недостаточности.
Системные ГК лучше принимать однократно в утренние часы (для уменьшения влияния на циркадную секрецию кортизола) в наименьшей дозе, позволяющей достигнуть контроля симптомов. Перевод пациента после длительного лечения системными ГК на ИГК необходимо производить в период ремиссии, постепенно снижая дозу.
Лечение ХОБЛ при стабильном состоянии. Для ХОБЛ легкой степени тяжести достаточно назначения короткодействующего ингаляционного бронхолитика по потребности для контроля одышки (МХБ и ?2??). Ипратропия бромид (Атровент®) назначают по 40 мкг (2 дозы) 4 раза в день, сальбутамол (Вентолин®) по 100−200 мкг до 4 раз в сутки, фенотерол (Беротек®) по 100−200 мкг до 4 раз в сутки. При подборе перорального бронхолитического средства ОФВ, определяют до введения препарата и после его приема через 1 ч.
МХБ являются препаратами первого ряда в лечении ХОБЛ, их назначение обязательно при всех степенях тяжести болезни. Преимущество отдается бронхолитикам длительного действия: тиотропия бромид (Спирива®).
- 1 раз в сутки по 18 мкг, сальмотерол по 25−50 мкг 2 раза в сутки, формотерол (Оксис®) по 4,5−9 мкг 2 раза в сутки, формотерол (Форадил®) по 12 мкг
- 2 раза в сутки. У больных с тяжелым и крайне тяжелым течением ХОБЛ бронходилатационная терапия осуществляется специальными растворами (Атровент®, Беротек®, Беродуал®) через небулайзер. Небулайзерная терапия и применение дозированного аэрозоля со спейсером у пожилых людей предпочтительнее. Из препаратов ксантинового ряда применяют только пролонгированные теофиллины (Теопэк, Теотард и т. п.), но с учетом их потенциальной токсичности они могут быть только препаратами «второй линии» .
У пациентов с ОФВ, менее 50% от должной величины (тяжелая и крайне тяжелая стадии ХОБЛ) и повторяющимися обострениями (3 раза и более за последние 3 года) наряду с бронходилатационной терапией применяют ингаляционные глюкокортикостероиды. Наиболее эффективна комбинация ИГКС с ?2? длительного действия (сальметерол/флутиказон — Серетид® и формотерол/будесонид — Симбикорт®).
Муколитики (мукорегуляторы, мукокинетики) показаны очень ограниченному контингенту больных стабильной ХОБЛ и применяются при наличии вязкой мокроты; они существенно не влияют на течение заболевания. Классификация препаратов, влияющих на мукоцилиарный клиренс, приведена на рис. 6.5.
Ацетилцистеин (Флуимуцил® — раствор для инъекций и ингаляций, АЦЦ® — гранулы для приготовления раствора для приема внутрь) можно применять длительно для профилактики обострения ХОБЛ. Ацетилцистеин обладает одновременно и антиоксидантной активностью, замедляет при длительном применении снижение жизненной емкости легких при ХОБЛ. При этом следует отметить, что достоверный положительный эффект наблюдается только у больных, получающих АЦЦ в дозах более 400 мг в сутки, и увеличивается с повышением дозы АЦЦ.
Карбоцистеии (Флуифорт, Флюдитек, Либексин Муко® — сироп) обладает муколитическим эффектом, разрушает дисульфидные связи мукополисахарида и изменяет заряд его ионов, в результате этого изменяется состав бронхиального секрета: уменьшается количество нейтральных гликопептидов, увеличивается сиалогликопротеидная функция. Стимулирует моторную функцию мерцательного эпителия дыхательных путей, снижает вязкость и облегчает отхождение бронхиального секрета и отделяемого из синусовых пазух.
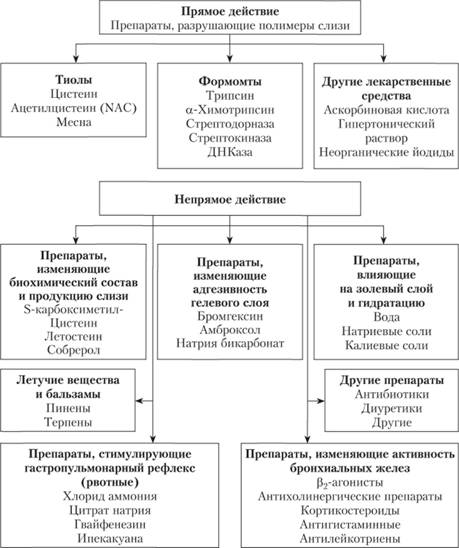
Рис. 6.5. Классификация препаратов, влияющих на мукоцилиарный клиренс.
Гвайфенезин (Туссип, Терафлю® КВ, Колдрекс® бронхо — сироп, Бронхобос® — капсулы, Флуифорт — гранулы для приготовления суспензии для приема внутрь) муколитик-мукокинетик для облегчения отхождения мокроты. Уменьшает поверхностное натяжение и адгезивные свойства мокроты, что снижает ее вязкость и облегчает эвакуацию из дыхательных путей.
Бромгексин — муколитик со слабым противокашлевым эффектом.
Амброксол при сочетанном применении с антибиотиками усиливает их проникновение в бронхиальный секрет и слизистую бронхов, повышая эффективность антибактериальной терапии и сокращая ее длительность.
Комбинированные препараты: Аскорил таблетки, Аскорил экспекторант сироп содержат бромгексин + гвайфенезин + сальбутамол.
Антибактериальные препараты для профилактики обострения ХОБЛ использовать не рекомендуется.
Помимо лекарственных средств, при стабильном течении ХОБЛ применяется немедикаментозное лечение. Больным с хронической дыхательной недостаточностью проводят постоянную многочасовую малопоточную (более 15 ч в сутки) кислородотерапию. На всех стадиях течения процесса высокой эффективностью обладают физические тренирующие программы, повышающие толерантность к физической нагрузке и уменьшающиеодышку и усталость. Лечение на каждой стадии ХОБЛ указано в табл. 6.2.
Ингаляционная терапия ХОБЛ представлена в табл. 6.3.
Таблица 6.2
Лечение на каждой стадии ХОБЛ[1]
I — легкая. | II — среднетяжелая. | III — тяжелая. | IV — крайне тяжелая. |
???1/ФЖЕЛ < < 0.70. 30%? ОФВ, < < 50% от должных значений. | ???1/ФЖЕЛ < 0,70 ОФВ1 < 30% от должных значений или ОФВ1 < 50% от должных значений в сочетании с хронической дыхательной недостаточностью. | ||
???1/ФЖЕЛ < <0,70. 50%? ОФВ, < < 80% от должных значений. | |||
???1/ФЖЕЛ < <0,70. ОФВ1? 80% от должных значений. | |||
Активное уменьшение воздействия фактора (-ов) риска; вакцинация гриппа Добавить коротко действующий бронхолитик (по потребности). | |||
Добавить плановое лечение одним или более длительно действующими бронхолитиками (по потребности); добавить реабилитацию. | |||
Добавить ингаляционные ГКС при повторяющихся обострениях. | |||
Добавить длительную кислородотерапию при хронической дыхательной недостаточности. Рассмотреть целесообразность хирургического лечения. | |||
Таблица 6.3
Ингаляционная терапия ХОБЛ
Стадия ХОБЛ. | Ингаляционная терапия. | |
I. | Бронходилататоры короткого действия по потребности (ипратропий, фенотерол, сальбутамол и (или) их комбинации). | |
II. | Тиотропий + фенотерол или сальбутамол по потребности. | Сальметерол или формотерол + + ипратропий, фенотерол или их комбинации. |
III. | Тиотропий + сальметерол или формотерол + низкие дозы метил ксантинов (при недостаточном эффекте). | Сальметерол или формотерол (при недостаточном эффекте +. + тиотропий и (или) сальбутамол либо фенотерол и (или) низкие дозы метилксантинов). |
IV. | Тиотропий + сальметерол или формотерол + ингаляционные стероиды (по потребности — сальбутамол или фенотерол). | |
Лечение обострения ХОБЛ. Обострение ХОБЛ — фактор прогрессирования заболевания, поэтому терапия должна быть более интенсивной. В первую очередь это относится к бронхолитической терапии. При лечении обострения увеличивают дозы препаратов и модифицируют способы их применения. Предпочтение отдают небулайзерной терапии. В зависимости от тяжести течения и тяжести обострения ХОБЛ лечение можно проводить в амбулаторных условиях (легкое или среднетяжелое обострение у больных с легким течением ХОБЛ) или в стационарных условиях. Место инфекционных агентов в патогенезе ХОБЛ показано на рис. 6.6. Для купирования обострения наряду с бронхолитической терапией применяют антибиотики, глюкокортикостероиды (ГКС), а в условиях стационара — контролируемую оксигенотерапию и неинвазивную вентиляцию легких.
При обострении ХОБЛ, сопровождающемся снижением ОФВ, до менее 50% от должного, отдают предпочтение системным ГКС: по 30−40 мг преднизолона на протяжении 10−14 дней. В дальнейшем при достижении клинического эффекта переводят больных па ингаляционное введение ГКС.
При усилении одышки, увеличении количества мокроты и ее гнойном характере назначают антибактериальную терапию. Лечение антибиотиками при обострениях ХОБЛ отражено в табл. 6.4. Показанием к антибактериальной терапии при хроническом бронхите является обострение заболевания, сопровождающееся сильным кашлем. Антибиотики у больных с хроническим бронхитом следует назначать при наличии гнойной мокроты.
При неосложненном обострении препаратом выбора является амоксициллин (в качестве альтернативы можно использовать респираторные фторхинолоны или амоксициллин/клавуланат, а также новые макролиды — азитромицин, кларитромицин).
При осложненных обострениях препаратами выбора являются респираторные фторхинолоны (левофлоксацин, моксифлоксацин) или цефалоспорины 2−3-го поколения, в том числе с антисинегнойной активностью.
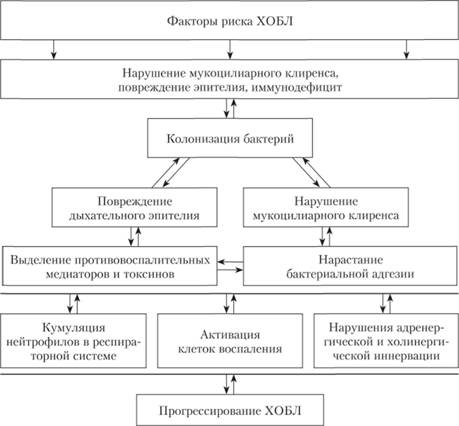
Рис. 6.6. Место инфекционных агентов в патогенезе ХОБЛ.
В большинстве случаев обострения ХОБЛ антибиотики можно назначать внутрь. Продолжительность антибактериальной терапии — от 7 до 14 дней. Показанием для парентерального введения антибиотиков являются тяжелое обострение; нахождение больного на ИВЛ; отсутствие формы антибиотика для приема внутрь; нарушения со стороны желудочнокишечного тракта.
Для лечения тяжелого инфекционного обострения ХОБЛ показано применение через небулайзер раствора, содержащего муколитик (N-ацетилцистеин).
Обязательным методом лечения ХОБЛ при обострении является оксигенотерапия. Постоянным симптомом ХОБЛ и других заболеваний легких является кашель. Причины кашля показаны на рис. 6.7.
Выбор препарата для уменьшения кашля зависит от характера отделяемой мокроты. Алгоритм выбора средств от кашля представлен на рис. 6.8.
- [1] Для диагностики и оценки степени тяжести ХОБЛ рекомендуется применять постбронходилатационные значения ОФВ1.