Лечение.
Факультетская хирургия

Интенсивное накопление опыта таких операций и непрерывное совершенствование аппаратуры привели к резкому сужению противопоказаний для применения лапароскопического способа лечения аппендицита. Его преимущества перед традиционным заключаются в более легком течении послеоперационного периода, меньшей выраженности болевого синдрома, раннем возвращении больного к труду, редком развитии раневых… Читать ещё >
Лечение. Факультетская хирургия (реферат, курсовая, диплом, контрольная)
Установление диагноза острого аппендицита становится абсолютным показанием к экстренной операции удаления червеобразного отростка — аппендэктомии. Исключением из этого правила становятся лишь случаи заболевания, осложненного аппендикулярным инфильтратом, для которых принята консервативная лечебная тактика. Пациентам, находящимся в тяжелом состоянии, обусловленном выраженной интоксикацией за счет распространенного перитонита, требуется кратковременная предоперационная подготовка, направленная на стабилизацию гемодинамики и коррекцию метаболических расстройств.
Аппендэктомию, как правило, выполняют под общим обезболиванием, которое позволяет наиболее полно провести ревизию брюшной полости и осуществить ее санацию, а при необходимости — расширить доступ или изменить план операции. Существует ряд разрезов брюшной стенки, предложенных для аппендэктомии (рис. 22.5).
Однако наиболее удобным при типичной локализации отростка оказывается доступ Мак-Бёрни (рис. 22.6). Разрез проводят перпендикулярно линии, соединяющей переднюю верхнюю ость подвздошной кости с пупком, через точку на границе наружной и средней трети этой линии. Классически треть длины разреза располагается выше этой линии, а две трети — ниже. Однако на практике длина разреза во многом определяется конституцией пациента и зависит от толщины брюшной стенки.
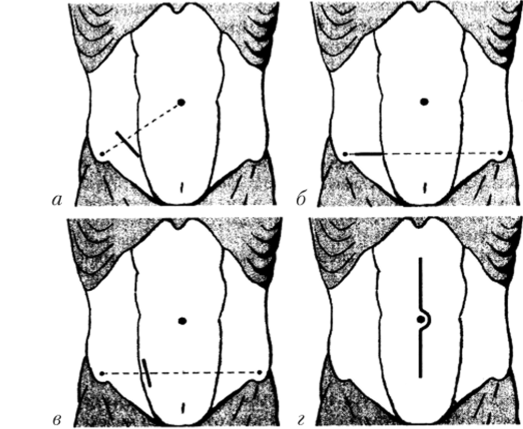
Рис. 22.5. Доступы при остром аппендиците:
а — Мак-Бёрни, б — Шнренгеля, в — Леннандера, г — срединный.
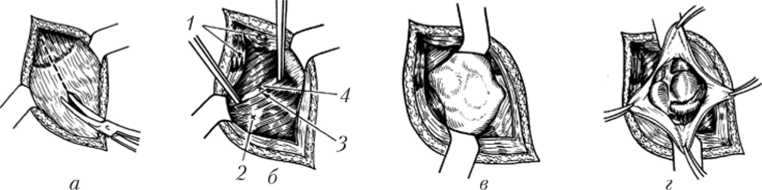
Рис. 22.6. Доступ Мак-Бёрни:
а — рассечены кожа, подкожная клетчатка и поверхностная фасция, разрезается апоневроз наружной косой мышцы живота; 6 — после разведения лоскутов апоневроза наружной косой мышцы живота двумя пинцетами (У) разъединяются волокна внутренней косой (2), поперечной (3) мышц живота и поперечной фасции (4); в — края раны разведены крючками Фарабефа, на дне ее видна париетальная брюшина; г — париетальная брюшина рассечена, взята в зажимы, в глубине раны видны слепая кишка и червеобразный отросток При наличии до операции симптоматики разлитого перитонита целесообразно оперировать нижнесрединным доступом. Во втором и третьем триместрах беременности косопоперечную лапаротомию выполняют выше обычного, с учетом оттеснения слепой кишки вверх увеличенной маткой.
Обычным способом операции служит антеградная (типичная) аппендэктомия (рис. 22.7), при которой после выведения в рану купола слепой кишки выполняется поэтапное пересечение брыжеечки червеобразного отростка от верхушки к основанию с дальнейшим лигированием (или прошиванием) пересеченных порций. Затем мобилизованный отросток удаляют, а его культю погружают в купол слепой кишки кисетным или 5-образным (по А. А. Русанову) швом. Поверх него обычно дополнительно накладывают Z-образный шов.
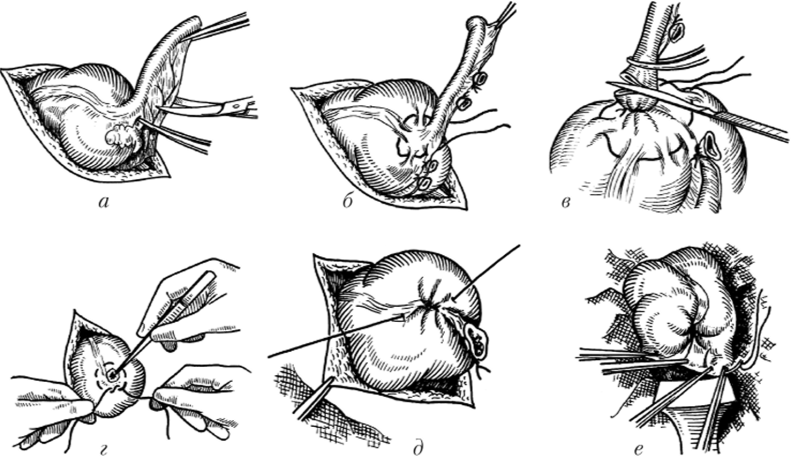
Рис. 22.7. Этапы типичной аппендэктомии:
а — рассечение брыжейки червеобразного отростка; 6 — на стенку слепой кишки вокруг основания отростка наложен кисетный шов; в — основание отростка перевязано, производится отсечение отростка; г — погружение культи отростка в кисетный шов; д — затягивание кисетного шва; е — кисетный шов завязан При фиксированной слепой кишке, которую невозможно вывести в рану, описанные этапы операции приходится выполнять в глубине брюшной полости. Такой тип вмешательства называется аппендэктомией in situ.
Если верхушка отростка недоступна, а сам аппендикс фиксирован глубоко в ране спайками или имеет очень короткую брыжейку, что иногда встречается при его ретроцекальном или ретроперитонеальном расположении, в ряде случаев оправдано выполнение ретроградной аппендэктомии. В этом случае червеобразный отросток пересекают у основания между зажимами, культю его погружают типичным способом. Дальнейшее выделение аппендикса осуществляют в обратном направлении — от основания к верхушке.
После того как аппендэктомия произведена, необходимо тщательно осушить брюшную полость от выпота. Дренирование ее показано при перфоративном аппендиците и распространенном перитоните. В редких случаях приходится прибегать к установке тампонов, показанной при сомнительном гемостазе, наличии периаппендикулярного гнойника или забрюшинной флегмоны, неуверенности в полном удалении отростка.
В тех случаях, когда во время операции обнаруживается катарально измененный червеобразный отросток, хирург обязан продолжить ревизию брюшной полости, чтобы свести к минимуму риск диагностической ошибки. Следует обязательно осмотреть примерно 1 м подвздошной кишки, начиная от илеоцекального угла. Это дает возможность исключить заболевания, сходные по клинике с острым аппендицитом, но практически недоступные дооперационной диагностике (если не иметь в виду лапароскопию): острое воспаление дивертикула Меккеля, терминальный илеит, мезентериальный лимфаденит. У женщин осматривают матку и придатки.
Послеоперационный период, как правило, не требует проведения специальных мероприятий. Антибиотикотерапию следует проводить при наличии выраженного местного воспалительного процесса и гнойного выпота в брюшной полости. Лицам пожилого возраста и пациентам с повышенным риском тромбоэмболических осложнений необходимо введение антикоагулянтов (низкомолекулярных гепаринов — фрагмина, клексана и др.). После аппендэктомии показана ранняя активизация больных — уже на следующий день разрешается вставать и ходить.
Важнейшим достижением последних лет в области лечения острого аппендицита стала лапароскопическая аипендэктомия.
Это вмешательство выполняется при помощи специальных инструментов, вводимых в брюшную полость через маленькие (не более 1 см) разрезы. В техническом отношении выполнение ряда этапов лапароскопической и «открытой» аппендэктомии существенно отличается. Так, брыжеечку червеобразного отростка при лапароскопическом вмешательстве чаще нс перевязывают, а коагулируют и (или) клипируют (т.е. пережимают специальными металлическими скобками — клипсами). Клипсу также можно наложить на основание отростка вместо лигатуры; культю его, как правило, не перитонизируют, а только слегка коагулируют. Возможно наложение на основание и брыжеечку червеобразного отростка специального сшивающего аппарата (Endo-GIA или аналогичного), что очень ускоряет операцию, но значительно увеличивает ее стоимость.
Интенсивное накопление опыта таких операций и непрерывное совершенствование аппаратуры привели к резкому сужению противопоказаний для применения лапароскопического способа лечения аппендицита. Его преимущества перед традиционным заключаются в более легком течении послеоперационного периода, меньшей выраженности болевого синдрома, раннем возвращении больного к труду, редком развитии раневых осложнений. Тем не менее многие исследования, основанные на большом клиническом материале, свидетельствуют о том, что после лапароскопической аппендэктомии чаще, чем после открытой, развиваются внутрибрюшные абсцессы.