Методика анализа годового отчета объединенной больницы

Анализируя вычисленный по приведенной выше формуле показатель, следует иметь в виду, что он характеризует объем активных посещений больных на дому (под активным посещением следует понимать посещение, выполненное по инициативе врача). Для более точной характеристики активности этого вида посещений необходимо дифференцировать первичные и повторные посещения и вычислить этот показатель только… Читать ещё >
Методика анализа годового отчета объединенной больницы (реферат, курсовая, диплом, контрольная)
На основании отчетных данных вычисляются показатели, характеризующие работу учреждения, по которым проводится анализ каждого раздела работы. Используя полученные данные, главный врач учреждения пишет объяснительную записку, в которой дает полный и подробный анализ всех показателей и деятельности учреждения в целом.
Раздел 1. Общая характеристика больницы и района ее деятельности Общая характеристика больницы дается на основании паспортной части отчета, где указываются структура больницы, ее мощность и категория (табл. 10), перечисляются входящие в ее состав лечебно-вспомогательные и диагностические службы, число врачебных участков (терапевтических, цеховых и т. д.), оснащенность учреждения. Зная численность обслуживаемого поликлиникой населения, можно рассчитать среднее количество населения на одном участке и сопоставить с расчетными нормативами.
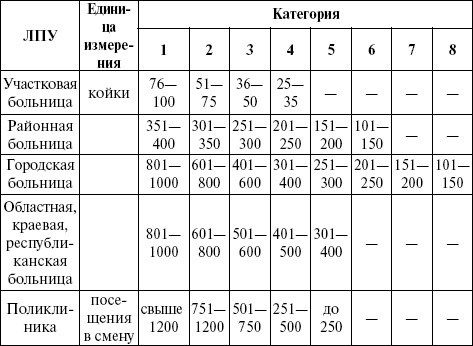
Таблица 10. Мощность и категория больницы и поликлиники Раздел 2. Штаты больницы В разделе «Штаты» указываются штаты поликлиники и стационара, число занятых должностей врачей, среднего и младшего медицинского персонала. По данным таблицы отчета (ф. 30) как исходные данные считаются абсолютные величины в графах отчета «Штаты», «Занятые», «Физические лица».
Графа отчетной формы № 30 «Штаты» контролируется и должна соответствовать штатному расписанию; графа «Занятые» при контроле должна соответствовать платежной ведомости; в графе «Физические лица» абсолютное число физических лиц должно соответствовать числу трудовых книжек сотрудников учреждения в отделе кадров.
В графе «Штаты» цифры могут быть больше, чем в графе «Занятые», либо равны им. «Занятые» никогда не должны превышать количества штатных должностей.
Укомплектованность врачами (по занятым должностям и физическим лицам):
число занятых врачебных должностей (физ. лиц) x 100 / число штатных врачебных должностей (в норме (N) = 93,5).
Укомплектованность средним медицинским персоналом (по занятым должностям и физическим лицам):
число занятых должностей (физ. лиц) среднего медперсонала x 100 / число штатных должностей среднего медперсонала (N= 100%).
Укомплектованность младшим медицинским персоналом (по занятым должностям и физ. лицам):
число занятых должностей (физ. лиц) младшего медперсонала x 100 / число штатных должностей младшего медперсонала.
Коэффициент совместительства (КС):
число занятых врачебных должностей / число физ. лиц на занятых должностях.
Пример: число занятых врачебных должностей — 18, число физ. лиц на занятых должностях — 10 К. С. = 18 / 10 = 1,8.
Оптимально показатель должен быть равен единице, чем он выше, тем ниже качество медицинской помощи.
Раздел 3. Деятельность поликлиники Всесторонний анализ и объективная оценка работы поликлиники являются основой эффективного руководства ее деятельностью, принятия оптимальных управленческих решений, своевременного контроля, четкого, целенаправленного планирования и в конечном итоге действенным средством повышения качества медицинского обеспечения прикрепленных контингентов.
Деятельность поликлиники анализируется по следующим основным направлениям:
- 1) анализ кадрового состава поликлиники, состояния ее материально-технической базы и обеспеченности медицинским имуществом, соответствие организационно-штатной структуры ее подразделений объему и характеру решаемых задач;
- 2) состояние здоровья, заболеваемость, госпитализация, трудопотери, смертность;
- 3) диспансерная работа, эффективность проводимых лечебно-оздоровительных мероприятий;
- 4) лечебно-диагностическая работа по следующим разделам:
- а) лечебная работа отделений терапевтического и хирургического профиля;
- б) работа госпитального отделения (дневного стационара);
- в) работа диагностических подразделений;
- г) работа вспомогательных лечебных отделений и кабинетов поликлиники (физиотерапевтического отделения, кабинетов ЛФК, рефлексотерапии, мануальной терапии и др.);
- д) организация и состояние неотложной медицинской помощи и помощи на дому, подготовка больных к плановой госпитализации;
- е) организация восстановительного лечения;
- ж) дефекты в оказании медицинской помощи на догоспитальном этапе, причины расхождений диагнозов между поликлиникой и госпиталем;
- 5) организация и проведение консультативно-экспертной комиссии и медико-социальной экспертизы;
- 6) профилактическая работа;
- 7) финансово-хозяйственная и экономическая работа.
Анализ основывается на объективном и полном учете всей проводимой в поликлинике работы и соблюдении установленных методик расчета показателей, что обеспечивает получение достоверных и сопоставимых результатов.
Существенным элементом анализа является выявление динамики (положительной или отрицательной) показателей и причин, обусловивших ее изменение.
Объем проведения анализа работы поликлиники устанавливается в зависимости от его периодичности. Наиболее глубокий и всесторонний анализ проводится за год при составлении годового медицинского отчета и объяснительной записки к нему. В период между годовыми отчетами ежеквартально с нарастающим итогом проводится промежуточный анализ. Оперативный анализ, отражающий основные вопросы работы поликлиники, должен выполняться ежедневно, еженедельно и ежемесячно.
Такая периодичность позволяет руководству поликлиники знать состояние работы в поликлинике и своевременно ее корректировать. В ходе анализа определяются как положительные результаты, так и недостатки, дается их оценка, намечаются необходимые меры по устранению недостатков и совершенствованию работы поликлиники.
Анализ работы поликлиники за месяц, квартал, полугодие и девять месяцев проводится по тем же направлениям деятельности поликлиники. Дополнительно анализируется реализация лечебно-профилактических мероприятий контингентам, прикрепленным на медицинское обеспечение к поликлинике. Все показатели работы сравниваются с аналогичными показателями за соответствующий период предшествующего года.
Анализ работы поликлиники за год. Анализируются все направления деятельности поликлиники. При этом используются рекомендации и методики расчета медико-статистических показателей, изложенные в указаниях по составлению годового медицинского отчета и объяснительной записки к нему.
Для того чтобы сделать объективные выводы из анализа работы за год, необходимо проводить сравнительный анализ показателей работы поликлиники за отчетный и предшествующий ему годы с показателями работы других поликлиник, со средними показателями по городу (области, району). Внутри поликлиники сравниваются показатели работы близких по профилю отделений.
Особое внимание должно уделяться анализу эффективности внедрения в практику диагностики и лечения новых современных медицинских технологий, в том числе стационарозамещающих, а также реализации предложений по совершенствованию материально-технической базы.
Оценивается степень выполнения поставленных задач подразделениями поликлиники и учреждением в целом, отражается соответствие имеющихся в поликлинике сил и средств характеру и особенностям решаемых ею задач.
Статистический анализ проводится по схеме:
- 1) общие данные о поликлинике;
- 2) организация работы поликлиники;
- 3) профилактическая работа поликлиники;
- 4) качество врачебной диагностики.
Для вычисления показателей деятельности поликлиники источником информации является годовой отчет (ф. 30).
Обеспеченность населения поликлинической помощью определяется средним числом посещений на 1 жителя в год:
число врачебных посещений в поликлинике (на дому) / число обслуживаемого населения.
Таким же образом можно определить обеспеченность населения врачебной помощью в целом и по отдельным специальностям. Этот показатель анализируют в динамике и сравнивают с другими поликлиниками.
Показатель нагрузки врачей на 1 ч работы:
общее число посещений в течение года / общее число часов приема в течение года.
Расчетные нормы нагрузки врачей представлены в таблице 11.
Таблица 11. Расчетные нормы функции врачебной должности при разных вариантах графиков работы.
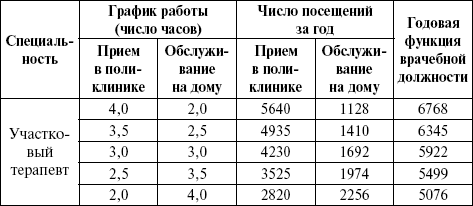
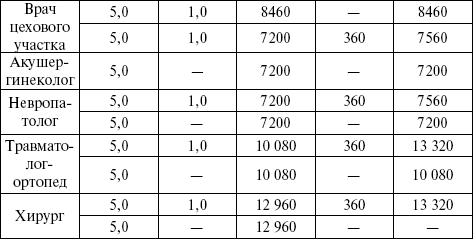
Примечание. Главный врач имеет право изменять нормы приема в поликлинике и помощи на дому, однако годовая плановая функция должностей в целом по учреждению должна быть выполнена.
Функция врачебной должности (ФВД) — это число посещений одного врача, работающего на одну ставку, за год. Различают ФВД фактическую и плановую:
- 1) ФВД фактическая получается из суммы посещений за год по дневнику врача (ф. 039/у). Например, 5678 посещений в год у терапевта;
- 2) ФВД плановая должна быть рассчитана с учетом норматива нагрузки специалиста на 1 ч на приеме и на дому по формуле:
ФВД = (а х 6 х в) + (a1 х б1 х в1),.
где (а x б x в) — работа на приеме;
(а1 x б1 x в1) — работа на дому;
а — нагрузка терапевта на 1 ч на приеме (5 человек в час);
б — число часов на приеме (3 ч);
в — число рабочих дней ЛПУ в году (285);
а1 — нагрузка на 1 ч на дому (2 человека);
б1 — число часов работы на дому (3 ч);
в1 — число рабочих дней ЛПУ в году.
Степень выполнения ФВД — это процентное отношение фактической ФВД к плановой:
ФВД фактическая x 100 / ФВД плановая.
На величину фактической ФВД и степень выполнения влияют:
- 1) достоверность оформления учетной формы 039/у;
- 2) стаж работы и квалификация врача;
- 3) условия приема (оснащение, укомплектованность врачебными кадрами и средним медицинским персоналом);
- 4) потребность населения в амбулаторно-поликлинической помощи;
- 5) режим и график работы специалиста;
- 6) число проработанных специалистом дней в году (может быть меньше из-за болезни врача, командировок и пр.).
Анализируется этот показатель по каждому специалисту с учетом факторов, влияющих на его величину (нормативы функции основных врачебных должностей). Функция врачебной должности зависит не столько от нагрузки врача на приеме или на дому, сколько от числа проработанных дней в течение года, занятости и укомплектованности врачебных должностей.
Структура посещений по специальностям (на примере терапевта, %). Структура посещений поликлиники зависит от укомплектованности ее специалистами, их нагрузок и качества оформления учетной формы 039/у:
число посещений терапевта x 100 / число посещений врачей всех специальностей (в N = 30 — 40%).
Таким образом, по каждому специалисту определяется удельный вес его посещений к общему числу посещений всех врачей за год, при показателе 95% - специализированная медицинская помощь не оказывалась.
Удельный вес сельских жителей в общем числе посещений поликлиники (%):
число посещений врачей поликлиники сельскими жителями x 100 / общее число посещений поликлиники.
Этот показатель рассчитывается как в целом по поликлинике, так и по отдельным специалистам. Достоверность его зависит от качества заполнения первичной учетной документации (ф. 039/у).
Структура посещений по видам обращений (на примере терапевта, %):
1) структура посещений по поводу заболеваний:
число посещений специалиста по поводу заболеваний х 100 / / общее число посещений данного специалиста;
2) структура посещений по поводу профосмотра:
число посещений по поводу профилактических осмотров х 100 / общее число посещений данного специалиста.
Этот показатель дает возможность видеть основное направление в работе врачей определенных специальностей. Сопоставляется соотношение профилактических посещений по поводу заболеваний у отдельных врачей с их нагрузкой и занятостью по времени в течение месяца.
При правильно организованной работе посещения по поводу заболеваний к терапевтам составляют 60%, к хирургам — 70 — 80%, к акушерам-гинекологам — 30 — 40%.
Активность посещений на дому (%):
число посещений врача на дому, сделанных активно x 100 / общее число посещений врача на дому.
Показатель активности в зависимости от соотношения первичных и повторных посещений, число которых обусловлено динамикой и характером заболеваний (тяжестью, сезонностью), а также возможностью госпитализации, колеблется от 30 до 60%.
Анализируя вычисленный по приведенной выше формуле показатель, следует иметь в виду, что он характеризует объем активных посещений больных на дому (под активным посещением следует понимать посещение, выполненное по инициативе врача). Для более точной характеристики активности этого вида посещений необходимо дифференцировать первичные и повторные посещения и вычислить этот показатель только по отношению к повторным посещениям, что дает возможность провести углубленный анализ на основе данных, содержащихся в «Книге вызовов врачей на дом» (ф. 031/у).
Целесообразно рассчитывать этот показатель в отношении больных с патологией, требующей активного наблюдения (крупозная пневмония, гипертоническая болезнь и пр.). Он свидетельствует о степени внимания врачей к больным. Достоверность этого показателя зависит как от качества ведения учета активных посещений в учетной форме 039/у и укомплектованности врачами, так и от структуры заболеваний на участке. При правильной организации работы его величина колеблется в пределах 85 — 90 %.
Участковое обслуживание населения Одной из основных форм поликлинического обслуживания населения является территориально-участковый принцип в оказании медицинской помощи населению. Достоверность показателей, характеризующих участковое обслуживание населения, в большой степени зависит от качества оформления дневника врача (ф. 039/у).
Средняя численность населения на участке (терапевтическом, педиатрическом, акушерско-гинекологическом, цеховом и пр.):
среднегодовая численность взрослого населения, приписанного к поликлинике / число участков (например, терапевтических) в поликлинике.
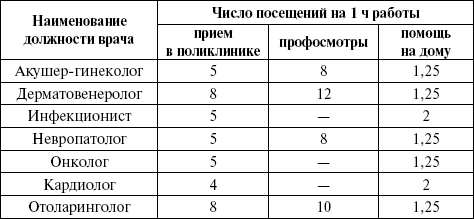
В настоящее время на один территориальный терапевтический участок в РФ приходится в среднем 1700 человек взрослого населения, на педиатрический — 800 детей, на акушерско-гинекологический — примерно 3000 женщин (из них 2000 женщин детородного возраста), на цеховой — 1500 — 2000 работающих. Нормы обслуживания для врачей амбулаторно-поликлинических учреждений приведены в таблице 12.
Таблица 12. Расчетные нормы обслуживания для врачей амбулаторно-поликлинических учреждений.
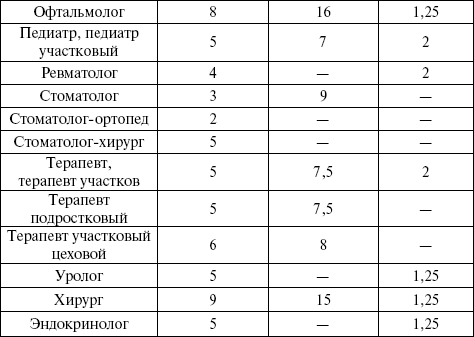
Показатель посещения участкового врача на приеме в поликлинике (%) является одним из ведущим показателей:
число посещений участкового врача жителями своего участка x 100 / общее число посещений участковых врачей в течение года.
Показатель участковости на приеме характеризует организацию работы врачей в поликлинике и свидетельствует о степени соблюдения участкового принципа оказания медицинской помощи населению, одно из преимуществ которого заключается в том, что больные участка должны обслуживаться одним, «своим» врачом («своим» врачом следует считать участкового терапевта в том случае, если он постоянно работает на участке или заменяет другого врача не менее 1 месяца).
С этой точки зрения показатель участковости, при правильной организации работы равный 80 — 85%, может считаться оптимальным. 100% он практически не может достигать, так как из-за отсутствия по объективным причинам на приеме своего участкового врача жители данного участка посещают других врачей. При более низком показателе следует искать причины и факторы, оказывающие на него влияние (неудобный для населения график приема, отсутствие врача и др.).
Участковость при обслуживании на дому:
число посещений на дому, сделанных своим участковым врачом x 100 / общее число посещений на дому.
При достоверном оформлении ф. 039/у этот показатель, как правило, бывает высоким и достигает при достаточной укомплектованности 90 — 95%. Для анализа состояния медицинской помощи на дому в целях ее коррекции в течение года он может вычисляться в отношении отдельных участковых врачей и по месяцам.
При снижении показателей участковости ниже 50 — 60% можно сделать предположение о низком уровне организации работы или о неукомплектованности кадрами, что отрицательно сказывается на качестве амбулаторно-поликлинического обслуживания населения.
Соблюдение участковости во многом зависит от четкой работы регистратуры, умения правильно распределить больных, правильно составить график работы врачей, численности населения на участке.
Используя данные, содержащиеся в дневнике врача (ф. 039/у), можно определить повторность амбулаторных посещений:
число повторных посещений врачей / число первичных посещений этих же врачей.
Если этот показатель высок (5 — 6%), можно думать о необоснованности назначаемых врачами повторных посещений вследствие недостаточно вдумчивого отношения к больным; очень низкий показатель (1,2 — 1,5%) свидетельствует о недостаточно квалифицированной лечебной помощи в поликлинике и о том, что основная цель повторного посещения больных — отметка листка нетрудоспособности.
Диспансерное обслуживание населения Источником информации по периодическим осмотрам является «Карта подлежащих периодическому осмотру» (ф. 046/у).
Для оценки профилактической работы поликлиники вычисляют следующие показатели.
Полнота охвата населения профилактическими осмотрами(%):
число фактически осмотренных x 100 / число подлежащих осмотру по плану.
Этот показатель рассчитывается по всем контингентам (ф. 30-здрав, раздел 2, подраздел 5 «Профилактические осмотры, проведенные данным учреждением). Размер показателя обычно высок и приближается к 100%.
Частота выявленных заболеваний («патологическая пораженность») рассчитывается по всем диагнозам, которые указываются в отчете на 100, 1000 осмотренных:
число заболеваний, выявленных при профосмотрах x 1000 / общее число осмотренных лиц.
Этот показатель отражает качество проведения профилактических осмотров и указывает, как часто встречается выявленная патология в «среде» осмотренных или в «среде» населения района деятельности поликлиники.
Более детальные результаты профилактических осмотров можно получить путем разработки «Карт диспансерного наблюдения» (ф. 030/у). Это позволяет данный контингент больных осмотреть по полу, возрасту, профессиям, стажу работы, длительности наблюдения; кроме того, оценить участие в осмотрах врачей различных специальностей, выполнение положенного числа осмотров на одно лицо, результативность осмотров и характер мероприятий, проведенных с целью оздоровления и обследования этих контингентов.
Для получения достоверного показателя важным является своевременное правильное оформление на профосмотрах статистических талонов (ф. 025−2/у). Качество осмотров зависит от выявления патологии и своевременной регистрации ее в учетно-отчетных документах. На 1000 осмотренных частота выявления гипертонической болезни составляет 15, хронического бронхита — 13, тиреотоксикоза — 5, ревматизма — 2.
Диспансерное наблюдение за больными Для анализа диспансерной работы используют три группы показателей:
- 1) показатели охвата диспансерным наблюдением;
- 2) показатели качества диспансерного наблюдения;
- 3) показатели эффективности диспансерного наблюдения.
Данные, необходимые для расчета этих показателей, можно получить из учетно-отчетных документов (ф. 12, 030/у, 025/у, 025−2/у).
Показатели охвата диспансерным наблюдением следующие.
В этой группе выделяют показатели частоты и структуры охвата диспансерным наблюдением («Д"-наблюдением).
1. Показатели частоты.
Охват населения диспансеризацией (на 1000 жителей):
состоит на «Д"-наблюдении в течение года x 1000 / общая численность обслуживаемого населения.
Структура больных, состоящих под «Д"-наблюдением, по нозологическим формам(%):
число больных, состоящих под «Д"-наблюдением по данному заболеванию x 100 / общее число диспансерных больных.
2. Показатели качества диспансеризации.
Своевременность взятия больных на «Д"-учет (%) (по всем диагнозам):
число больных, впервые выявленных и взятых под «Д"-наблюдение x 100 / общее число вновь выявленных больных.
Показатель характеризует работу по раннему взятию на «Д"-учет, поэтому он вычисляется из совокупности заболеваний с впервые в жизни установленным диагнозом по отдельным нозологическим формам. При правильной организации работы этот показатель должен приближаться к 100%: гипертоническая болезнь — 35%, язвенная болезнь — 24%, ИБС — 19%, сахарный диабет — 14,5%, ревматизм — 6,5%.
Полнота охвата «Д"-наблюдением больных (%):
число больных, состоящих на «Д"-учете на начало года + вновь взятые под «Д"-наблюдение — ни разу не явившиеся x 100 / число зарегистрированных больных, нуждающихся в «Д"-учете.
Этот показатель характеризует активность врачей в организации и проведении диспансеризации и должен составлять 90 — 100%. Он может быть вычислен как в отношении всего диспансерного контингента больных, так и раздельно по тем нозологическим формам, сведения о которых имеются в отчете.
Кратность посещений:
число посещений врача, сделанных больными диспансерной группы / число лиц в диспансерной группе. Соблюдение сроков диспансерных осмотров(плановость наблюдения), %:
число диспансеризированных, соблюдавших сроки явки на «Д"-наблюдение x 100 / общее число диспансеризированных.
Процент «оторвавшихся» (ни разу не явившихся к врачу за год) в норме допустим от 1,5 до 3%.
Полнота проведения лечебно-оздоровительных мероприятий (%):
прошли за год данный вид лечения (оздоровления) x 100 / нуждались в данном виде лечения (оздоровления).
Показатели эффективности диспансерного наблюдения Эффективность диспансерного наблюдения оценивается показателями, характеризующими достижение поставленной цели диспансеризации, ее конечных результатов. Она зависит не только от усилий и квалификации врача, уровня организации диспансерного наблюдения, качества лечебно-оздоровительных мероприятий, но и от самого пациента, его материально-бытовых условий, условий труда, социально-экономических и экологических факторов.
Оценить эффективность диспансеризации можно на основе изучения полноты обследования, регулярности наблюдения, проведения комплекса лечебно-оздоровительных мероприятий и его результатов. Это требует углубленного анализа данных, содержащихся в «Медицинской карте амбулаторного больного» (ф. 025/у) и «Контрольной карте диспансерного наблюдения» (ф. 030/у).
Основными критериями эффективности диспансеризации являются сдвиги в состоянии здоровья больных (улучшение, ухудшение, без перемен), наличие или отсутствие рецидивов, показатели утраты трудоспособности, снижение заболеваемости и летальности в диспансерной группе, а также выход на инвалидность и результаты реабилитации и переосвидетельствования инвалидов, состоящих на «Д"-учете. Для оценки этих изменений на каждого больного один раз в год составляется так называемый этапный эпикриз, который записывается в «Медицинской карте амбулаторного больного». В этапном эпикризе кратко записывают субъективное состояние больного, данные объективного обследования, проведенные мероприятия лечебного и профилактического характера, а также мероприятия по трудоустройству. Оценивать эффективность диспансеризации рекомендуется в динамике за 3 — 5 лет.
Оценку эффективности диспансеризации следует проводить раздельно по группам:
- 1) здоровые;
- 2) лица, перенесшие острые заболевания;
- 3) больные хроническими заболеваниями.
Критериями эффективности диспансеризации здоровых (I группа «Д"-наблюдения) являются отсутствие заболеваний, сохранение здоровья и трудоспособности, т. е. отсутствие перевода в группу больных.
Критериями эффективности диспансеризации лиц, перенесших острые заболевания, (II группа «Д"-наблюдения), являются полное выздоровление и перевод в группу здоровых.
Показатели, характеризующие эффективность диспансеризации хронических больных, следующие.
Удельный вес больных, снятых с «Д"-учета в связи с выздоровлением:
число лиц, снятых с «Д"-учета в связи с выздоровлением x 100 / число больных, состоящих на «Д"-учете.
Удельный вес больных, снятых с «Д"-учета в связи с выздоровлением, в норме допустим при гипертонической болезни — 1%, язвенной болезни — 3%, ревматизме — 2%.
Удельный вес больных, снятых с «Д"-учета в связи со смертью (по всем диагнозам):
число больных, снятых с «Д"-учета в связи со смертью x 100 / число больных, состоящих на «Д"-учете.
Удельный вес рецидивов в диспансерной группе:
число обострений (рецидивов) в диспансерной группе x 100 / число лиц с данным заболеванием, проходящих курс лечения.
Этот показатель рассчитывается и анализируется по каждой нозологической форме в отдельности.
Удельный вес больных, состоящих на «Д"-наблюдении, не имевших в течение года временной утраты трудоспособности (ВУТ):
число больных диспансерной группы, не имевших в течение года ВУТ x 100 / число работающих лиц диспансерной группы.
Удельный вес вновь взятых на «Д"-учет среди состоящих под наблюдением:
число вновь взятых больных на «Д"-учет с данным заболеванием x 100/число больных, состоящих на «Д"-учете на начало года + вновь взятые больные в данном году.
Этот показатель дает представление о систематичности работы по диспансеризации в поликлинике. Он не должен быть высоким, так как в противном случае будет свидетельствовать о снижении качества выявления той или иной патологии в предыдущие годы. Если показатель выше 50%, можно сделать вывод о недостаточно проводимой работе по диспансеризации. Рекомендуется анализировать этот показатель по отдельным нозологическим формам, так как при длительно протекающих заболеваниях он составляет менее 30%, а при быстро излечиваемых может быть значительно выше.
Заболеваемость с временной утратой трудоспособности (ВУТ) в случаях и днях по конкретным заболеваниям, по поводу которых больные взяты на «Д"-учет (на 100 диспансеризируемых):
число случаев (дней) заболеваемости с ВУТ при данном заболевании у диспансеризированных в данном году x 100 / число диспансеризированных с данным заболеванием.
Эффективность диспансеризации подтверждается снижением величины этого показателя при сравнении его с показателем за предыдущий год (или несколько лет).
Показатель первичной инвалидности состоящих на «Д"-учете за год (на 10 000 диспансеризируемых):
признаны впервые инвалидами в данном году по данному заболеванию из состоящих на «Д"-учете x 1000 /число состоящих на «Д"-учете в течение года по данному заболеванию.
Летальность среди больных, состоящих на «Д"-учете (на 100 диспансеризируемых):
число умерших из состоящих на «Д"-учете x 1000 / общее число лиц, состоящих на «Д"-учете.
Среднее число больных, состоящих на диспансерном учете на терапевтическом участке: оптимальным считается, когда у участкового врача состоит на учете 100 — 150 больных с различными заболеваниями.
Статистические показатели заболеваемости.
Общая частота (уровень) первичной заболеваемости (‰):
число всех первичных обращений x 1000 / средняя годовая численность прикрепленного населения.
Частота (уровень) первичной заболеваемости по классам (группам, отдельным формам) болезней (‰):
число первичных обращений по поводу болезней x 1000 / средняя годовая численность прикрепленного населения.
Структура первичной заболеваемости по классам (группам, отдельным формам) болезней (%):
число первичных обращений по поводу болезней x 100 / число первичных обращений по всем классам болезней.
Статистические показатели трудопотерь.
Общая частота случаев (дней) трудопотерь (‰):
число всех случаев (или дней) трудопотерь x 1000 / средняя годовая численность прикрепленного населения.
Частота случаев (дней) трудопотерь по классам (группам, отдельным формам) болезней (‰):
число случаев (дней) трудопотерь по поводу всех болезней x 1000 / средняя годовая численность прикрепленного населения.
Структура случаев (дней) трудопотерь по классам (группам, отдельным формам) болезней (%):
число случаев (дней) трудопотерь по классам (группам, отдельным формам) болезней x 100 / число случаев (или дней) трудопотерь по всем классам болезней.
Средняя длительность случаев трудопотерь по классам (группам, отдельным формам) болезней (дни):
число дней трудопотерь по классам (группам, отдельным формам) болезней / число случаев трудопотерь по поводу болезней кожи (травм, гриппа и т. д.).
Показатели деятельности дневного стационара.
Структура лечившихся больных в дневном стационаре по классам (группам, отдельным формам болезней) (%):
число больных, лечившихся по классам (группам, отдельным формам) болезней x 100 / общее число лечившихся больных в дневном стационаре.
Средняя длительность лечения больных в дневном стационаре (дни):
число дней лечения, проведенных в дневном стационаре всеми лечившимися больными / общее число больных, лечившихся в дневном стационаре.
Средняя длительность лечения в дневном стационаре по классам (группам, отдельным формам) болезней (дни):
число дней лечения больных в дневном стационаре по классам (группам, отдельным формам) болезней / число больных, лечившихся в дневном стационаре, по классам (группам, отдельным формам) болезней.
Число дней лечения в дневном стационаре на 1000 прикрепленного населения(‰):
число койкодней x 1000 / общее число прикрепленного населения.
Показатели госпитализации.
Общая частота (уровень) госпитализации (‰):
число всех госпитализированных больных x 1000 / средняя годовая численность прикрепленного населения.
Частота (уровень) госпитализации по классам (группам, отдельным формам) болезней (‰):
число госпитализированных по классам (группам, отдельным формам) болезней x 1000 / средняя годовая численность прикрепленного населения.
Структура госпитализации по классам (группам, отдельным формам) болезней (%):
число госпитализированных по классам (группам, отдельным формам) болезней x 100 / число всех госпитализированных.
Раздел 4. Деятельность стационара Статистические данные о работе стационара представлены в годовом отчете (ф. 30-здрав.) в Разделе 3 «Коечный фонд и его использование» и в «Отчете о деятельности стационара за год» (ф. 14). Эти данные позволяют определить показатели, необходимые для оценки использования коечного фонда стационара и качества лечения.
Однако оценка деятельности стационара не должна ограничиваться этими разделами отчета. Детальный анализ возможен только при использовании, изучении и правильном оформлении первичной учетной документации:
- 1) медицинской карты стационарного больного (ф. 003/у);
- 2) журнала учета движения больных и коечного фонда стационара (ф. 001/у);
- 3) сводной месячной ведомости учета движения больных и коечного фонда по стационару (отделению, профилю коек) (ф. 016/у);
- 4) статистической карты выбывшего из стационара (ф. 066/у).
Оценка работы стационара дается на основе анализа двух групп показателей:
- 1) коечного фонда и его использования;
- 2) качества лечебно-диагностической работы.
Использование коечного фонда стационара Рациональное использование фактически развернутого коечного фонда (при отсутствии перегрузки) и соблюдение необходимого срока лечения в отделениях с учетом специализации коек, диагноза, тяжести патологии, сопутствующих заболеваний имеют большое значение в организации работы стационара.
Для оценки использования коечного фонда вычисляются следующие наиболее важные показатели:
- 1) обеспеченность населения больничными койками;
- 2) среднегодовая занятость больничной койки;
- 3) степень использования коечного фонда;
- 4) оборот больничной койки;
- 5) средняя длительность пребывания больного на койке.
Обеспеченность населения больничными койками (на 10 000 населения):
общее число больничных коек x 10 000 / численность обслуживаемого населения.
Среднегодовая занятость (работа) больничной койки:
число койкодней, фактически проведенных больными в стационаре / среднегодовое число коек.
Среднегодовое число коек в стационаре определяется следующим образом:
число фактически занятых коек каждого месяца года в стационаре / 12 месяцев.
Этот показатель может быть вычислен как в целом по стационару, так и по отделениям. Его оценка производится путем сопоставления с расчетными нормативами для отделений различного профиля.
Анализируя данный показатель, следует учитывать, что в число фактически проведенных койкодней входят дни, проведенные больными на так называемых приставных койках, которые в числе среднегодовых коек не учитываются; связи с этим среднегодовая занятость койки может оказаться больше числа дней в году (свыше 365 дней).
Работа койки меньше или больше норматива свидетельствует соответственно о недогрузке или перегрузке стационара.
Ориентировочно этот показатель составляет для городских больниц 320 — 340 дней в году.
Степень использования коечного фонда (выполнение плана по койкодням):
число фактически проведенных больными койкодней x 100 / плановое число койкодней.
Плановое число койкодней за год определяется умножением среднегодового числа коек на норматив занятости койки в году (табл. 13).
Таблица 13. Среднее число дней использования (занятости) койки в году.
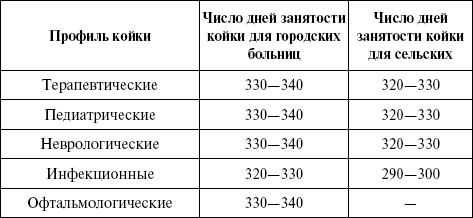

Этот показатель рассчитывается в целом по больнице и по отделениям. Если среднегодовая занятость койки в пределах норматива, то он приближается к 30%; при перегрузке или недогрузке стационара показатель будет соответственно выше или ниже 100%.
Оборот больничной койки:
число выбывших больных (выписанных + умерших) / среднегодовое число коек.
Этот показатель свидетельствует о том, какое число больных «обслужила» одна койка в течение года. Быстрота оборота койки зависит от длительности госпитализации, что, в свою очередь, определяется характером и течением заболевания. В то же время уменьшение сроков пребывания больного на койке и, следовательно, увеличение оборота койки во многом зависят от качества диагностики, своевременности госпитализации, ухода и лечения в больнице. Расчет показателя и его анализ следует вести как в целом по стационару, так и по отделениям, профилям коек, нозологическим формам. В соответствии с плановыми нормативами для городских стационаров общего типа оборот койки считается оптимальным в пределах 25 — 30, а для диспансеров — 8 — 10 больных год.
Средняя длительность пребывания больного в стационаре (средний койкодень):
число проведенных больными койкодней за год /число выбывших (выписанные + умершие).
Как и предыдущие показатели, вычисляется как по стационару в целом, так и по отделениям, профилям коек, отдельным заболеваниям. Ориентировочно норматив для больниц общего типа составляет 14 — 17 дней, с учетом профиля коек — значительно выше (до 180 дней) (табл. 14).
Таблица 14. Среднее число дней пребывания больного на койке.
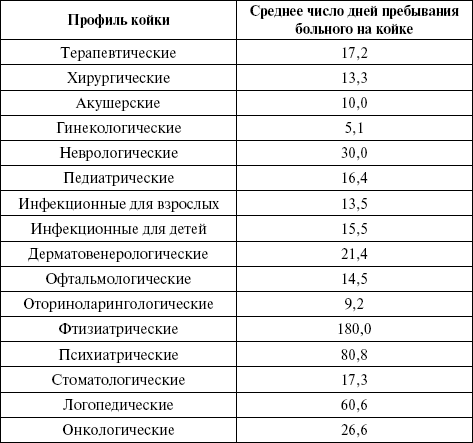
Средний койкодень характеризует организацию и качество лечебно-диагностического процесса, указывает на резервы повышения использования коечного фонда. По данным статистики, сокращение средней длительности пребывания на койке только на один день позволило бы госпитализировать дополнительно свыше 3 млн больных.
Величина этого показателя в большой степени зависит от типа и профиля стационара, организации его работы, качества лечения и пр. Одной из причин длительного пребывания больных в стационаре является недостаточное обследование и лечение в поликлинике. Сокращение сроков госпитализации, высвобождающее дополнительные койки, должно проводиться прежде всего с учетом состояния больных, так как преждевременная выписка может привести к повторной госпитализации, что в итоге даст не уменьшение, а увеличение показателя.
Значительное снижение среднего койкодня по сравнению с нормативом может указывать на недостаточную обоснованность сокращения сроков госпитализации.
Удельный вес сельских жителей среди госпитализированных больных (Раздел 3, подраздел 1):
число сельских жителей, госпитализированных в стационар за год x 100 / число всех поступивших в стационар.
Этот показатель характеризует использование коек городской больницы сельскими жителями и влияет на показатель обеспеченности сельского населения данной территории стационарной медицинской помощью. В городских больницах он составляет 15 — 30%.
Качество лечебно-диагностической работы стационара Для оценки качества диагностики и лечения в стационаре используются следующие показатели:
- 1) состав больных в стационаре;
- 2) средняя длительность лечения больного в стационаре;
- 3) больничная летальность;
- 4) качество врачебной диагностики.
Состав больных в стационаре по отдельным заболеваниям (%):
число больных, выбывших из стационара с определенным диагнозом x 100 / число всех больных, выбывших из стационара.
Этот показатель не является непосредственной характеристикой качества лечения, но именно с ним связаны показатели этого качества. Вычисляется раздельно по отделениям.
Средняя длительность лечения больного в стационаре (по отдельным заболеваниям):
число койкодней, проведенных выписанными больными с определенным диагнозом / число выписанных больных с данным диагнозом.
Для расчета этого показателя в отличие от показателя средней длительности пребывания больного в стационаре используются не выбывшие (выписанные + умершие) больные, а только выписанные, и вычисляется он по заболеваниям раздельно для выписанных и умерших больных.
Нормативов средней длительности лечения не существует, и при оценке этого показателя по данному стационару его сравнивают со средними сроками лечения при различных заболеваниях, сложившимися в данном городе, районе.
При анализе этого показателя рассматривают отдельно среднюю длительность лечения больных, переведенных из отделения в отделение, а также повторно поступивших в стационар для обследования или долечивания; для больных хирургического профиля отдельно вычисляют длительность лечения до операции и после нее.
При оценке этого показателя необходимо учитывать различные факторы, влияющие на его величину: сроки обследования больного, своевременность диагностики, назначение эффективного лечения, наличие осложнений, правильность экспертизы трудоспособности. Большое значение имеет также ряд организационных моментов, в частности обеспеченность населения стационарной помощью и уровень амбулаторно-поликлинического обслуживания (отбор и обследование больных для госпитализации, возможность продолжить лечение после выписки из стационара в поликлинике).
Оценка этого показателя представляет значительные трудности, так как на его величину влияет множество факторов, не зависящих непосредственно от качества лечения (случаи, запущенные на догоспитальном этапе, необратимые процессы и пр.). Уровень этого показателя в большой степени зависит также от возраста, полового состава больных, тяжести заболевания, срока госпитализации, уровня достационарного лечения.
Эти сведения, необходимые для более детального анализа средней длительности лечения больного в стационаре, в годовом отчете не содержатся; их можно получить из первичных медицинских документов: «Медицинской карты стационарного больного» (ф. 003/у) и «Статистической карты выбывшего из стационара» (ф. 066/у).
Больничная летальность (на 100 больных, %):
число умерших больных x 100 / число выбывших больных (выписанные + умершие).
Этот показатель является одним из наиболее важных и часто используемых для оценки качества и эффективности лечения. Он вычисляется как в целом по стационару, так и отдельно по отделениям и нозологическим формам.
Досуточная летальность (на 100 больных, интенсивный показатель):
число умерших до 24 ч пребывания в стационаре x 100 / число поступивших в стационар.
Формула может быть вычислена следующим образом: доля всех умерших в первые сутки в общем числе умерших (экстенсивный показатель):
число умерших до 24 ч пребывания в стационаре x 100 / число всех умерших в стационаре.
Смерть в первые сутки указывает на тяжесть заболевания и, следовательно, на особую ответственность медицинского персонала в отношении правильной организации экстренной помощи. Оба показателя дополняют характеристику организации и качества лечения больных.
В объединенной больнице показатели больничной летальности нельзя рассматривать изолированно от летальности на дому, так как отбор на госпитализацию и летальность на догоспитальном этапе могут оказывать большое влияние на уровень летальности в стационаре, снижая или повышая ее. В частности, низкая больничная летальность при большом удельном весе умерших на дому может свидетельствовать о дефектах направления в стационар, когда тяжелым больным вследствие недостатка коек или по каким-либо другим причинам было отказано в госпитализации.
В дополнение к перечисленным выше показателям отдельно рассчитываются также показатели, характеризующие деятельность хирургического стационара. К ним относятся следующие: Структура оперативных вмешательств (%):
число больных, оперированных по поводу данного заболевания x 100 / общее число оперированных больных при всех заболеваниях.
Послеоперационная летальность (на 100 больных):
число больных, умерших после операции x 100 / число оперированных больных.
Вычисляется в целом по стационару и при отдельных заболеваниях, требующих экстренной хирургической помощи.
Частота осложнений при операциях (на 100 больных):
число операций, при которых наблюдались осложнения x 100 / число оперированных больных.
При оценке этого показателя необходимо учитывать не только уровень частоты осложнений при различных операциях, но и виды осложнений, сведения о которых можно получить при разработке «Статистических карт выбывшего из стационара» (ф. 066/у). Анализировать этот показатель следует вместе с длительностью лечения в стационаре и летальностью (как общей, так и послеоперационной).
Качество экстренной хирургической помощи определяется быстротой поступления больных в стационар после начала заболевания и сроками производства операций после поступления, измеряемыми в часах. Чем выше процент больных, доставленных в больницу в первые часы (до 6 ч от начала заболевания), тем лучше поставлена скорая и неотложная помощь и тем выше качество диагностики участковых врачей. Случаи доставки больных позже 24 ч от начала заболевания должны рассматриваться как большой недостаток в организации работы поликлиники, так как своевременность госпитализации и оперативного вмешательства имеет решающее значение для благополучного исхода и выздоровления больных, нуждающихся в экстренной помощи.