Аппендикулярный инфильтрат.
Осложнения острого аппендицита.
Осложнения аппендэктомии

Аппендикулярный абсцесс наиболее часто развивается вследствие нагноения аппендикулярного инфильтрата. Реже он развивается вследствие вторичного образования гнойного выпота при перфорации червеобразного отростка. При нагноении аппендикулярного инфильтрата состояние больного ухудшается, боли усиливаются, размеры инфильтрата увеличиваются. Нарастают явления интоксикации (вследствие резорбции… Читать ещё >
Аппендикулярный инфильтрат. Осложнения острого аппендицита. Осложнения аппендэктомии (реферат, курсовая, диплом, контрольная)
Это осложнение встречается от 3 до 4,3% всех случаев острого аппендицита. По нашим данным — в 0,7% случаев.
У больных старше 60 лет оно наблюдается в 6 раз чаще, нежели у молодых людей.
Следует подчеркнуть, что в зависимости от иммунологической реактивности организма, вирулентности возбудителей, положения червеобразного отростка, адгезивных свойств брюшины, времени от начала заболевания, инфекция от свободной брюшной полости может быть полностью или не полностью отграниченной. Это будет диктовать лечебную тактику при аппендикулярном инфильтрате. Морфологически он представляет собой воспалительную опухоль, включающую в себя червеобразный отросток, окутанный прилежащим сальником и петлями кишечника, которые отграничивают источник инфекции от свободной брюшной полости.
Клиническая картина аппендикулярного инфильтрата довольно характерна. Обычно, на 3−4 сутки после приступа острого аппендицита боли стихают или становятся незначительными. Температура несколько повышается. Пульс соответствует температуре. Язык влажный. Живот участвует в акте дыхания, мягкий. При пальпации в брюшной полости определяется округлой формы гладкое или слегка бугристое образование. Оно редко бывает подвижным, чаще не смещается, слегка болезненное. Следует подчеркнуть, что местоположение инфильтрата будет зависеть от вариантов положения червеобразного отростка. В связи с этим, некоторые авторы (В.А. Бондаренко, В. И. Лупальцев, 1993) предлагают классифицировать аппендикулярный инфильтрат по локализации: подвздошный, тазовый, надлобковый, межкишечный, подпеченочный, ретроцекальный.
В анализах крови обычно наблюдается небольшой лейкоцитоз с умеренным нейтрофилезом и ускорение СОЭ.
Диагностика инфильтрата не представляет больших трудностей при соответствующем анамнезе и клинической картине. Уточнить диагноз позволяет УЗИ.
Слайд инфильтрат.
Следует дифференцировать его с опухолью слепой кишки. Опухоль кишки часто дает клинику частичной кишечной непроходимости, что почти никогда не наблюдается при аппендикулярном инфильтрате. При наблюдении за инфильтратом чаще он разрешается (исчезает), опухоль же не уменьшается в размерах. Но необходимо помнить и о возможной микроперфорации опухоли слепой кишки с появлением симптомов, характерных для острого аппендицита и развитием воспалительного инфильтрата. Поэтому, при обнаружении опухолевидного образования в правой подвздошной области, особенно у лиц среднего и пожилого возраста необходимо всегда исключить рак кишки и выполнить, при необходимости, ирригоскопию, фиброколоноскопию, КТ.
Дальнейшая судьба аппендикулярного инфильтрата может быть различной. До 80% случаев под влиянием консервативного лечения он рассасывается.
Консервативное лечение показано при четко ограниченном инфильтрате и при отсутствии симптомов раздражения брюшины.
Показаны:
- 1. Полупостельный режим, антибиотики широкого спектра действия (аминогликозиды, цефалоспорины III-IV поколений, метронидазол).
- 2. Холод на живот.
- 3. Стол № 1.
- 4. После стихания воспаления назначается УВЧ.
В типичных случаях процесс рассасывания инфильтрата длится 8−12 суток, иногда 15−16 суток, редко, в течение месяца.
Через 2−3 месяца необходимо произвести аппендэктомию, так как чаще бывает рецидив острого воспаления в червеобразном отростке. Иногда аппендикулярный инфильтрат вообще не проявляет тенденции к рассасыванию. Избыточно развивается соединительная ткань, пальпаторно определяется бугристая опухоль с возможными повторяющимися эпизодами кишечной непроходимости и даже при рентгенологическом исследовании, фиброколоноскопии не всегда удается исключить рак илеоцекального угла. Возникают показания к правосторонней гемиколэктомии. Только гистологическое исследование позволяет установить природу опухоли. Подобная форма аппендикулярного инфильтрата получила название фибропластического аппендицита. (В.Р. Братцев, 1946). Вероятно, развитие соединительной ткани в таких случаях связано с индивидуальными особенностями реакции брюшины на длительно существующее воспаление.
При наличии симптомов раздражения брюшины, которые указывают что процесс недостаточно отграничен от свободной брюшной полости, показана операция под общим обезболиванием, с достаточным доступом. При рыхлом инфильтрате необходимо отросток удалить, при плотном — отграничить инфильтрат от свободной брюшной полости тампонами и дренировать брюшную полость. Попытка выделить червеобразный отросток из плотного инфильтрата заканчивается плачевно. Из-за неразличимости границ между органами, участвующими в образовании инфильтрата, будет вскрыт просвет тонкой или толстой кишки с образованием свищей, развитием перитонита. После операции необходимо назначить антибиотики, проводить дезинтоксикационную, инфузионную терапию. После восстановления перистальтики кишечника назначается стол № 1. сроки удаления червеобразного отростка устанавливаются индивидуально, но не ранее, чем через 2−3 месяца после рассасывания инфильтрата.
Аппендикулярный абсцесс наиболее часто развивается вследствие нагноения аппендикулярного инфильтрата. Реже он развивается вследствие вторичного образования гнойного выпота при перфорации червеобразного отростка. При нагноении аппендикулярного инфильтрата состояние больного ухудшается, боли усиливаются, размеры инфильтрата увеличиваются. Нарастают явления интоксикации (вследствие резорбции гнойного экссудата, содержащего большое количество микробных токсинов, продуктов распада тканей), что проявляется повышением температуры тела, которая сравнительно быстро приобретает гектический характер. Нередко значительное повышение температуры тела сопровождается ознобом. Появляется ощущение разбитости, слабости. Частота пульса не соответствует температуре тела. Если в обычных условиях на 1С повышения температуры пульс учащается на 10 ударов в 1 мин., то при гнойной интоксикации она может значительно превышать данный показатель. В анализе крови увеличивается количество лейкоцитов, наблюдается палочкоядерный сдвиг, иногда до юных форм, появляется токсическая зернистость. Если аппендикулярный инфильтрат прилежит к передней брюшной стенке и легко доступен при пальпации, то такие объективные признаки развивающегося абсцесса как расширение границ инфильтрата, усиление его болезненности выявляются без труда. В случае глубокого расположения инфильтрата, пропальпировать его границы порой невозможно.
Аппендикулярные абсцессы могут располагаться и в других отделах брюшной полости, что будет определяться вариантами расположения червеобразного отростка. Так, могут быть — тазовый абсцесс при нисходящем расположении отростка, подпеченочный — при высоком, межкишечные абсцессы при медиальном положении отростка. При тазовом расположении аппендикулярный абсцесс доступен пальцевому обследованию через прямую кишку, а у женщин — через влагалище. Нередко формирование тазового абсцесса сопровождается частым поносом, с примесью слизи в кале, учащенным и болезненным мочеиспусканием. Всем больным с подозрением на аппендикулярный абсцесс необходимо выполнить УЗИ. Ультразвуковые признаки абсцесса следующие.
Слайд абсцесс УЗИ-инфильтрат Динамическое УЗИ брюшной полости позволяет на ранних стадиях диагностировать образование абсцесса.
Аппендикулярный абсцесс, возникающий после перфорации червеобразного отростка, несколько отличается по клиническому течению от гнойника, формирующегося при нагноении аппендикулярного инфильтрата. При нагноении аппендикулярного инфильтрата сначала имеется симптоматика острого аппендицита, затем, при образовании инфильтрата, клиническая симптоматика идет на убыль и в течение какого-то времени остается стабильной и, вдруг, начинает быстро прогрессировать. Формирование же гнойника, вследствие перфорации отростка, является продолжением воспалительно-деструктивного процесса, и явления общей интоксикации организма нарастают. Гнойники, при перфорации червеобразного отростка, как правило, локализуются в правой подвздошной области и малом тазу. При медиальном и подпеченочном расположении червеобразного отростка его перфорация, как считает большинство хирургов, приводит к быстрому развитию неотграниченного перитонита.
Лечение аппендикулярного абсцесса.
Удаление гноя, дренирование полости абсцесса. Этой цели можно достичь, прибегнув к традиционному хирургическому вмешательству или дренированию гнойника под УЗИ контролем. Хирургический доступ выбирается с учетом локализации абсцесса. Операцию следует выполнять под общим обезболиванием. При локализации абсцесса в правой подвздошной области следует стремиться вскрыть его доступом по Н. И. Пирогову.
Следует вскрыть гнойник внебрюшинно, чтобы не было контакта со свободной брюшной полостью.
После вскрытия абсцесса ни в коем случае не следует стремиться выполнить аппендэктомию. Поиски отростка в гнойной ране, среди инфильтрированных и легкоранимых кишечных петель, не только разрушают тканевой барьер, отграничивающий гнойник, но и могут привести к непоправимым осложнениям: массивному кровотечению, ранению кишечника с последующим образованием кишечного свища. Следует удалить гной и свободно лежащие фрагменты червеобразного отростка. Полость абсцесса дренируется полоской перчатки и трубки. После операции назначается дезинтоксикационная терапия, антибиотики широкого спектра действия, а после идентификации микрофлоры, с учетом ее чувствительности к антибиотикам. Назначается легкоусвояемая диета, содержащая мало растительной клетчатки. Удаление отростка или его частей производится через 3−4 месяца после ликвидации абсцесса.
Дренирование под УЗИ контролем (описать преимущества и недостатки).
Лечение абсцессов других локализаций будет описано ниже.
Забрюшинная флегмона. Особенности анатомического строения забрюшинного пространства способствуют тому, что патогенные микроорганизмы почти беспрепятственно распространяются по межклеточным и межтканевым щелям рыхлой клетчатки. Гнойное расплавление и некроз клетчатки чаще наблюдается при перфорации воспаленного ретроперитонеально расположенного червеобразного отростка. Реже забрюшинная флегмона может развиваться при прорыве гноя из ретроцекально расположенного абсцесса. Клиническим признаком забрюшинной флегмоны является прогрессирующая боль в правой поясничной области. С течением времени можно определить пастозность, отечность кожи — определяются вмятины от кончиков пальцев при надавливании. На ощупь отмечается повышение температуры кожи в сравнении с интактными местами. Определяется положительный симптом Пастернацкого. При распространении гноя на подвздошно-поясничную мышцу появляется симптом сгибательной контрактуры правого бедра. Поверхностная пальпация живота безболезненная, но при глубокой пальпации может быть болезненность в правой подвздошной области. Общее состояние больного быстро становится тяжелым. Прогрессирует общая слабость, появляется одышка, тахикардия, нарастает температура тела, которая может иметь гектический или интермиттирующий характер. В клиническом анализе крови определяется лейкоцитоз со сдвигом формулы влево, лимфоцитопения. В анализе мочи обнаруживаются следы белка, одиночные гиалиновые и зернистые цилиндры, часто наблюдается скопление лейкоцитов. В такой ситуации забрюшинную флегмону трудно отличить от гнойного паранефрита, особенно, если имеется сопутствующая мочекаменная болезнь.
Чрезвычайно важное значение в диагностике забрюшинной флегмоны придается УЗИ, для которой характерны следующие ультразвуковые признаки:
Рисунок норма и патология.
Лечение забрюшинной флегмоны хирургическое.
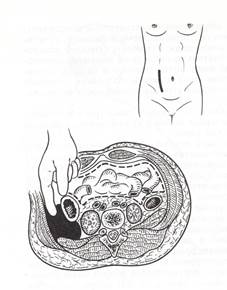
Хирургическое лечение дополняется консервативной терапией в преди послеоперационном периоде в объеме, принятом при гнойно-септических заболеваниях (дезинтоксикационная терапия, антибиотики, иммунокорректоры и т. д.).
Перитонит является грозным и одним из частых осложнений острого аппендицита и аппендэктомии. Проблеме острого перитонита будет посвящена отдельная лекция. Здесь же мы обратим внимание на моменты, которые важны с позиции целостного восприятия осложнений острого аппендицита и аппендэктомии.
В большинстве случаев, причиной является осложнение самого заболевания. Согласно последней принятой классификации в 1999 г. (г. Ростов-на-Дону) перитонит при остром аппендиците является вторичным и по распространенности процесса может быть местным и распространенным. Последний в свою очередь делится на диффузный и разлитой.
При местном перитоните возможны два пути развития: купирование и прогрессирование перитонита. Если во время операции выявляются предпосылки к прогрессированию перитонита (есть выпот) и хирург принял предупредительные меры (дренировал брюшную полость, назначил необходимое лечение), то он ответственности нести не должен, и такое осложнение нельзя отнести к послеоперационному. Причиной прогрессирования перитонита в такой ситуации может быть высокая вирулентность микроорганизмов, снижение иммунологической защиты организма. Такое развитие событий следует расценивать как осложнение заболевания.
Но, если прогрессирование перитонита происходит в связи с тем, что хирург не дренировал брюшную полость и, тем самым, способствовал прогрессированию перитонита, то это следует рассматривать как осложнение послеоперационное, возникшие вследствие тактических ошибок, допущенных хирургом.
Развитие и прогрессирование перитонита может быть связано с технической ошибкой — при наложении кисетного шва нить проходила через просвет слепой кишки и это явилось дополнительным источником инфицирования брюшной полости.
Это осложнение относится к категории послеоперационных и связано всецело с операцией, с действиями хирурга.
Я не случайно столько внимания уделил рассмотрению особенностей терминологии, так как в этом большой юридический смысл. От правильного понимания хирургом этих вопросов зависит судьба не только больного, но и хирурга в правовом государстве.
Клиническая картина распространенного воспаления полости брюшины характеризуется нарастающей интоксикацией — бледность, адинамия, тахикардия, сухой язык, заостренные черты лица, рвота, вздутие живота.
Напряжены мышцы живота, определяются положительные симптомы Щеткина-Блюмберга, Воскресенского. Значительные диагностические сложности возникают, когда перитонит наблюдается до операции и прогрессирует после вмешательства, на фоне проводимого лечения: анальгетики, адекватная инфузионная терапия, достаточная оксигенация. Здесь важное значение приобретает внимательное наблюдение за больным. К 3−4 дню при благоприятном течение послеоперационного периода должны восстановиться перистальтика и функция кишечника. Длительный парез, застой в желудке, тахикардия, диспропорция между частотой пульса и температурой, гнойно-токсический сдвиг в формуле крови говорит о неблагополучии.
Важную информацию в такой ситуации дает УЗИ органов брюшной полости.
Ценные данные можно получить при рентгенологическом исследовании органов брюшной полости и грудной полости — имеются признаки динамической кишечной непроходимости, выпот в плевральных полостях, высокое стояние куполов диафрагмы.
Послеоперационный перитонит, возникающий вследствие несостоятельности швов культи отростка, прорыва инфицированной гематомы, межкишечных абсцессов и др. характеризуется тем, что на фоне благоприятного периода на 5−6 сутки появляются клинические признаки «острого живота».
Лечебная тактика при перитоните.
- 1. Устранить источник перитонита или отграничить его.
- 2. Санация брюшной полости.
- 3. Адекватное дренирование брюшной полости с учетом распространенности процесса.
- 4. Борьба с энтеральной недостаточностью (восстановить функцию кишечника).
- 5. Детоксикационная терапия.
- 6. Антибактериальная терапия.
- 7. Лечение сопутствующих заболевания и осложнений.
- 8. Лечение водно-электролитных расстройств.
Интенсивное лечение перитонита не гарантирует от возникновения отграниченных гнойников брюшной полости.
Поддиафрагмальные абсцессы — это скопление гноя в поддиафрагмальном пространстве.
Поддиафрагмальное пространство включает в себя внутрибрюшную и внебрюшинную части. Внебрюшинная часть является только потенциальным пространством, где может локализоваться поддиафрагмальный абсцесс, а у подавляющего большинства больных они располагаются внутрибрюшинно.
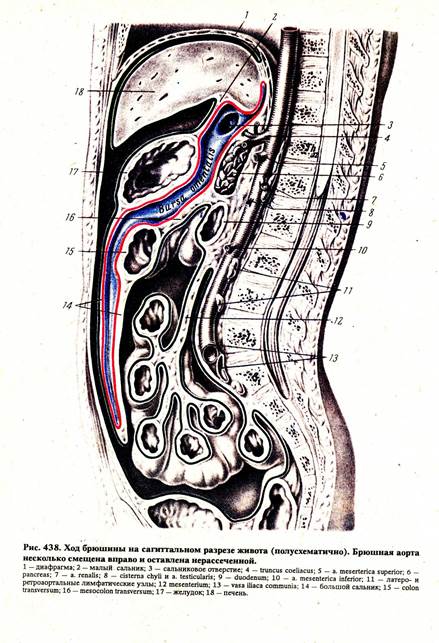
Поддиафрагмальное пространство ограничено сверху диафрагмой, снизу — поперечной ободочной кишкой и ее брыжейкой. Указанное пространство разделено печенью на нади подпеченочные отделы (рисунок).
В свою очередь, надпеченочное, серповидной связкой печени разделено на правое и левое. Венечная связка печени делит его еще: на правое передневерхнее, правое задневерхнее.
Слева имеется только верхнее (левое верхнее), в связи с особенностями хода венечной связки.
Подпеченочное пространство.
Справа — одно правое нижнее.
Слева — оно разделяется малым сальником на два — левое передне-нижнее и левое задненижнее или полость малого сальника.
Наиболее часто гнойники располагаются в правом задне-верхнем пространстве.
Источником инфицирования поддиафрагмального пространства могут быть различные воспалительные процессы в брюшной полости.
Важное место занимает острый аппендицит.
Поддиафрагмальный абсцесс может возникнуть при любой локализации отростка.
Острый аппендицит может осложниться двусторонним и односторонним поддиафрагмальным абсцессом с газом или без него.
Большую роль в распространении инфекции играет отрицательное давление под диафрагмой, присасывающая сила самой диафрагмы и перистальтика кишечника.
При введении красящего вещества в брюшную полость оно устремляется к диафрагме и у 80% больных через нее в плевральную полость.
Отток лимфы от печени, билиарной системы, двенадцатиперстной кишки, включая правую половину брюшной полости, идет к правой половине диафрагмы, затем к поддиафрагмальным и субплевральным лимфатическим узлам.
У лежащего навзничь больного самыми низкими отделами брюшной полости являются дугласово пространство и задне-верхний отдел поддиафрагмального пространства.
Учитывая частоту поражения этих органов, становится понятным, почему чаще наблюдаются поддиафрагмальные абсцессы справа.
Редко, но может быть, гематогенное распространение инфекции из какого-либо отдаленного очага (3,5−6%).
Еще реже нагноительный процесс из плевральной полости проникает через диафрагму в поддиафрагмальное пространство (2,4−3,4%).
Пути лимфооттока объясняют развитие внутриплевральных (плевральных) и легочных осложнений — пневмонии при поддиафрагмальных абсцессах. Пневмонии возникают от гиповентиляции нижних долей легкого, из-за высокого стояния купола диафрагмы и выпота в плевральную полость. По сводным статистическим данным приводится следующая локализация абсцессов в процентном соотношении.
Правое задне-верхнее пространство — 38,9%.
Правое передне-верхнее — 12%.
Правое нижнее — 9%.
Левое передне-нижнее — 20%.
Левое задне-нижнее — 3%.
Левое верхнее — 4%.
Забрюшинное — 15%.
На забрюшинную часть поддиафрагмального пространства инфекция распространяется при забрюшинном расположении червеобразного отростка.
Клиническая картина поддиафрагмального абсцесса — это картина продолжающейся гнойной инфекции. Если у больного после операции не наступает улучшения, а, наоборот, имеются симптомы гнойно-септического состояния, то возможной причиной его может быть поддиафрагмальный абсцесс.
К местным проявлениям поддиафрагмального абсцесса следует отнести чувство давления в верхней части живота или пояснице и затрудненное дыхание, особенно при глубоком вдохе.
При локализации абсцессов в задне-верхнем пространстве боль иррадиирует в поясничную область, при передне-верхней и нижней локализации — в реберную дугу справа. Рано появляется ограничение дыхательных движений, пластинчатые ателектазы, выпот в плевральной полости (реактивные плевриты), что подтверждается физикальными и рентгенологическими данными.
При пальпации, в зависимости от локализации, может определяться локальная болезненность по ходу XII ребра или реберной дуги справа.
Печень может смещаться книзу.
Важные данные можно получить при рентгенологическом исследовании — смещение кверху и неподвижность диафрагмы на стороне поражения, наличие газа и горизонтального уровня жидкости. Этот симптом появляется на 7−10 день. Но следует помнить, что только у 15% пациентов определяется газ и связан с жизнедеятельностью газообразующих микробов. Рентгенографию следует проводить в различных проекциях для определения размера абсцесса и его точной локализации. Поддиафрагмальный абсцесс является торако-абдоминальным клиническим комплексом, поэтому всегда необходимо обследовать рентгенологически грудную клетку, что позволяет выявить наличие содружественного плеврального выпота, ателектаза легкого или пневмонии, а при бронхографии и фистулографии выявить наличие сообщения между поддиафрагмальным абсцессом, плевральной полостью или бронхиальным деревом, так как абсцесс может вскрыться в плевральную полость с формированием, в последующем, бронхо-плевральных свищей.
К торакальным симптомам можно отнести боль в плече, икоту. Естественно, далеко не у каждого больного так ярко выражены указанные симптомы. Общепризнанным является то, что поддиафрагмальный абсцесс является заболеванием тяжелым для диагностики. У 10−15% больных до внедрения УЗИ и КТ он ставился посмертно.
Клинические проявления абсцесса зависят также от его осложнений: перфорация в свободную брюшную полость, перфорация в плевру с развитием бронхо-плевральных свищей. Может наступить самоизлечение при перфорации абсцесса в кишку. В настоящее время использование УЗИ и КТ позволяет в % случаев выявить абсцесс, определить локализацию, а также выполнить его перкутанное дренирование.
Лечение. «Золотым стандартом» для лечения абсцессов в настоящее время является их перкутанное дренирование под УЗ и КТ наведением.
Ультразвуковое дренирование осуществляется следующим образом: вначале выполняется УЗ-локализация, затем определяется точка и т. д.
По тем или иным признакам малоинвазивные хирургические технологии лечения абсцессов могут быть не применимы. Поэтому, необходимо знать и традиционные методы хирургического лечения поддиафрагмальных абсцессов. В процессе проведения операции следует соблюдать основной принцип — не инфицировать свободную брюшную или влевральную полость.
Следовательно, вскрывать абсцесс необходимо внебрюшинно и внеплеврально.
Доступы к абсцессам могут быть трансторакальные и трансабдоминальные.
Трансторакальный, внеплевральный оперативный доступ достигается либо проведением разреза ниже места перехода плевры из диафрагмы на грудную клетку, либо мобилизацией реберно-диафрагмального угла плевры кверху.
При задне-верхней локализации абсцесса наиболее удобно дренирование по Мельникову (слайд — положение больного, линия разреза кожи, резекция ребра).
Разрез для вскрытия абсцесса: от остистого отростка I поясничного позвонка (слайд).
Мельников показал, что у 92% исследованных трупов реберно-диафрагмальный угол плевры не распространялся ниже остистого отростка I поясничного позвонка. Диафрагма в этом месте иногда представлена немногочисленными мышечными волокнами. Проникнув через диафрагму, тупо отслаивается брюшина от нижней поверхности диафрагмы, и таким путем проникаем в полость абсцесса. Удаляется гной, детрит и полость дренируется полоской перчатки и трубкой. Если имеется кровотечение из капсулы абсцесса, следует полость заполнить тампоном. Из этого разреза иногда можно дренировать правый нижний абсцесс. Для этого несколько тупо смещается книзу париетальная брюшина и, если удается прощупать инфильтрат под печенью, вскрывается полость абсцесса.
Абсцессы, расположенные в правом передне-верхнем, в правом нижнем, левом передне-нижнем и левом верхнем пространствах, можно дренировать внебрюшинно через переднюю брюшную стенку. Можно использовать метод Клермона. Разрез проводят у нижнего края реберной дуги до париетальной брюшины, которую тупо отслаивают до локализации абсцесса.
При высоких передне-верхних абсцессах можно проводить разрез на 3−4 см выше и параллельно реберной дуге, затем резецируется 2−3 ребра у места соединения их с хрящами и отслаивается тупо брюшина, покрывающая диафрагму и вскрывается полость абсцесса.
Лечение больных не заканчивается дренированием. Необходимо проводить детоксикационную, противовоспалительную, общеукрепляющую терапию и др.
Абсцесс сальниковой сумки. Вероятность его развития при остром аппендиците крайне нечасто, в силу особенностей строения сальниковой сумки (рисунок, описать).
Абсцесс сальниковой сумки чаще возникает при перфорации задней стенки или двенадцатиперстной кишки, осложнениях панкреатита. Клинически имеются признаки общей гнойной интоксикации. Пальпаторно может определяться в эпигастрии опухолевидное образование. Слева в плевральной полости появляется выпот, ателектазы легких в базальных отделах. При рентгенологическом исследовании может определяться газ, горизонтальный уровень жидкости в сальниковой сумке. При рентгенконтрастном исследовании желудка, кишечника, сообщение абсцесса с этими органами.
Дренирование сальниковой сумки наиболее целесообразно выполнить под УЗИ контролем. Определяется акустическое окно в печеночно-ободочной связке и т. д. Сальниковую сумку можно дренировать также сзади. При использовании традиционного хирургического лечения сальниковую сумку вскрывают через эпигастральный доступ. абсцесс дугласова пространства располагается в его топографо-анатомических границах: передняя стенка прямой кишки, мочевой пузырь у мужчин или матка у женщин, стенки малого таза и сверху петель кишечника. Емкость абсцесса может колебаться от 20−30 мл до 1,5 л.
Абсцессы делятся на первичные и вторичные.
Первичные абсцессы возникают при остром воспалении червеобразного отростка, расположенного в дугласовом пространстве. Вторичные, как следствие перитонита при скоплении и отграничении от брюшной полости гнойного экссудата.
Клиническая симптоматика: больные жалуются на боли внизу живота, дизурические расстройства, задержку мочеиспускания, тенезмы, поносы со слизью. При пальцевом исследовании прямой кишки отмечается расслабление сфинктера прямой кишки. Иногда имеет место зияние заднего прохода. Можно установить определенную эволюцию симптомов. Вначале определяется лишь болезненность передней стенки прямой кишки, затем удается установить ее нависание. В последующем определяется болезненный инфильтрат, слизистая прямой кишки перестает смещаться, в центре удается определить размягчение, что является сигналом к оперативному лечению.
При исследовании через влагалище определяется болезненность заднего свода, пальпируется инфильтрат. Также можно определить размягчение.
Для уточнения характера содержимого обнаруженной полости можно выполнить ТАБ. Полученный гной отправляется на посев с целью идентификации микробной флоры и определения ее чувствительности к антибиотикам.
Лечение. Необходимо удалить гной и адекватно дренировать полость абсцесса. Это можно осуществить одним из трех способов. При выборе способа должна учитываться его наименьшая травматичность у конкретного больного.
Течение относительно доброкачественное, относительно редко вскрывается в свободную брюшную полость, мочевой пузырь, прямую кишку. Имеются признаки общей гнойной интоксикации — высокая температура, ознобы, общая слабость, снижение аппетита и имеется лейкоцитоз со сдвигом формулы влево, ускорение СОЭ.
Вскрытие абсцесса через переднюю стенку прямой кишки.
Под местной анестезией растягивают наружный жом прямой кишки. В прямую кишку вводят ректальное зеркало, слизистая протирается спиртом, производят пункцию абсцесса, по игле прокалывают скальпелем в поперечном направлении стенку кишки, затем зажимом проникают в полость абсцесса, расширяют рану.
Полость дренируют резиновой трубкой, в прямую кишку вводят марлевый тампон с мазью на 5−6 суток. Больному назначают диету без клетчатки. Перед вскрытием абсцесса делается хорошая очистительная клизма. Трубка из полости абсцесса удаляется на 3 сутки.
У женщин абсцесс можно опорожнить путем задней кольпотомии, предварительно опорожнив кишечник и мочевой пузырь. Шейку матки захватывают пулевыми щипцами, пунктируют абсцесс, продольным проколом вскрывают задний свод, затем зажимом проникают в полость абсцесса, удаляют гной и полость дренируют. Поперечный разрез заднего свода опасен из-за возможного повреждения маточных сосудов.
Перкутанное дренирование под УЗИ контролем возможно при наличии «акустического окна» (безопасная траектория иглы) и осуществляется следующим образом.
Межкишечные абсцессы формируются при остром аппендиците, осложнившемся распространенным перитонитотом. Образуются они вследствие отграничения петлями кишки инфицированного экссудата. Межкишечные абсцессы бывают одиночные и множественные. Они могут прорываться в свободную брюшную полость и вызывать пилефлебит, абсцессы печени.
Клиническая картина начальной фазы формирования межкишечного абсцесса проявляется рядом общих симптомов системной воспалительной реакции — общая слабость, недомогание, прогрессирующее повышение температуры тела, особенно по вечерам, тахикардия, изменения со стороны периферической крови (ускорение СОЭ, лейкоцитоз со сдвигом лейкоформулы влево). Больные могут жаловаться на разлитую или локализованную боль в животе, метеоризм. Степень выраженности общих и местных симптомов формирующихся гнойников зависит от их величины, глубины залегания. Поэтому, своевременно поставить диагноз межпетельного абсцесса бывает очень трудно. Постепенно увеличиваясь в размерах, гнойник достигает брюшной стенки и делается доступным для пальпации в виде плотного и болезненного инфильтрата.
При рентгенологическом исследовании брюшной полости иногда удается обнаружить полость с наличием уровня жидкости и газа (наличие газообразующей микрофлоры). Иногда определяется паретичная петля тонкой кишки — синдром дежурной петли (чаша Клойбера при отсутствии кишечной непроходимости).
При недоступности МИХТЛ или отсутствии условий для перкутанного дренирования показана лапаротомия. Необходимо стремиться избрать наименее травматичный доступ. Неоценимую помощь в выборе доступа может оказать ультразвуковая или компьютерная локализация абсцесса. Во время операции не следует без нужды разрушать спайки и сращения, отграничивающие гнойник от свободной брюшной полости. Вскрывать абсцесс необходимо в точке наибольшего размягчения. Если гнойник при пальпации не найден, целесообразно выполнить диагностическую пункцию в различных направлениях и, в случае получения гноя, вскрыть абсцесс по ходу иглы.
В особо сложных диагностических случаях следует выполнить широкую релапаротомию с подробной ревизией брюшной полости.
Перекультевой абсцесс образуется вокруг погруженной культи червеобразного отростка. Считаем, что этому способствует большой кисет, перевязка культи отростка не рассасывающимся шовным материалом. Культю отростка следует перевязывать тонким кетгутом. Даже в случае формирования абсцесса, возможно его самоизлечение путем вскрытия в просвет кишки, так как кетгут относительно быстро рассасывается. Диагностика перекультевого абсцесса связана с большими трудностями. Небольшие размеры, глубина расположения делают его недоступным физикальным исследованиям. Боли в правой подвздошной области могут быть объяснены оперативным вмешательством. Упорно держащаяся высокая температура тела, при исключении других источников, должна навести на мысль о наличии перекультевого абсцесса.
В литературе описаны случаи хронического воспаления культи червеобразного отростка (симптомы, которые были по течению схожи с клиникой хронического аппендицита). Повторное оперативное вмешательство избавляло больных от страданий. Описаны случаи развития нейрофибромы в культе отростка.
Пилефлебит. (септический тромбофлебит воротной вены и ее притоков) является самым редким, но самым тяжелым осложнением острого аппендицита.
Некоторые авторы (И.М. Матяшин, 1947), считают, что это осложнение встречается чаще, чем мы его диагностируем. Это осложнение встречается, как правило, при деструктивных формах аппендицита. Воспалительный процесс переходит на брыжейку червеобразного отростка и ее вены, вены илеоцекального угла, верхнюю брыжеечную, воротную, селезеночную вены. При наличии признаков тромбофлебита вен брыжейки отростка, ее следует удалить единым комплексом. Оно может начинаться до операции, но чаще диагностируется в послеоперационном периоде. Появление до операции приступов озноба должно насторожить в плане начинающегося гнойного тромбофлебита вен брыжейки червеобразного отростка. У больных с первого дня послеоперационного периода наблюдается гипертермия, картина тяжелой интоксикации, метеоризм, парез кишечника без симптомов раздражения брюшины. Увеличивается печень, появляется желтуха. Быстро нарастает печеночно-почечная недостаточность и больной умирает на 7−10 сутки.
Некоторые авторы указывают, что при проведении массивной антибактериальной терапии возможно купирование процесса, излечение больного и подчеркивают, что непонятные случаи длительной послеоперационной гипертермии можно объяснить, видимо, пилефлебитом. Когда упорные поиски гнойников безуспешны, а больной постепенно в процессе интенсивного лечения поправляется.
Лечение. Лечебные мероприятия проводятся в объеме помощи, показанной тяжелому септическому больному — это антибиотики, антикоагулянты, иммунокорректоры, детоксикационная терапия и др. Рекомендуется катетеризация пупочной вены и длительное введение лекарственных веществ в портальную систему.
Пилефлебит может привести к образованию абсцессов печени.