Дифференциальная диагностика туберкулеза лимфатических узлов

Дифференциальная диагностика между туберкулезным мезаденитом и различными заболеваниями брюшной полости представляет определенные затруднения. По этой причине до последнего времени допускается значительная гипердиагностика туберкулеза внутрибрюшных лимфатических узлов, особенно у лиц среднего и пожилого возраста. Так, из 360 больных в возрасте от 16 до 70 лет, которые в течение нескольких лет… Читать ещё >
Дифференциальная диагностика туберкулеза лимфатических узлов (реферат, курсовая, диплом, контрольная)
Нередко приходится дифференцировать туберкулез лимфатических узлов от лимфогранулематоза. Эта болезнь встречается преимущественно в молодом возрасте (20—40 лет). Как и туберкулез, она начинается остро или постепенно и может протекать в течение ряда лет. При том и другом заболевании отмечаются повышение температуры, общая слабость, быстрая утомляемость, кашель сухой или с выделением слизисто-гнойной мокроты, иногда с примесью крови, потливость, похудание. При лимфогранулематозе, как и при туберкулезе, поражаются внутригрудные, периферические и внутрибрюшные лимфатические узлы, иногда возникают очаговые, инфильтративные и интерстициальные изменения в легких, ателектаз, экссудативный плеврит, перикардит.
Вместе с тем ряд признаков позволяет различить эти процессы. Для лимфогранулематоза характерны волнообразный тип лихорадки, значительные боли в груди, в конечностях и суставах, кожный зуд, землистожелтоватая окраска кожных покровов, увеличение селезенки. Значительно чаще, чем при туберкулезе, определяются анемия, лейкоцитоз, нейтрофилез, лимфопения, эозинофилия, ускоренная соэ и отрицательные туберкулиновые реакции. У 90—95% больных одновременно поражаются внутригрудные и наружные лимфатические узлы. При туберкулезе такие сочетанные формы лимфаденита встречаются реже.
Шейные, надключичные, подмышечные, паховые лимфатические узлы при лимфогранулематозе обычно имеют больший размер, подвижны, безболезненны, крайне редко размягчаются и не спаяны с кожей («картофель в мешках» — по образному выражению А. А. Киселя). При туберкулезе отмечаются их болезненность, спаяние с подкожной клетчаткой, иногда расплавление творожистых масс с образованием длительно не заживающих наружных свищей. При обширном поражении медиастинальных лимфатических узлов у больных лимфагранулематозом появляется синдром (-давления верхней полой вены в виде тяжелой одышки, цианоза, одутловатости лица, набухания шейных кожных вен, афонии и дисфагии. Все эти признаки при туберкулезном бронхоадените обычно не наблюдаются или встречаются исключительно редко и преимущественно у детей раннего возраста. Кроме того, при лимфогранулематозе чаще увеличиваются передние медиастинальные и паратрахеальные, реже бронхопульмональные лимфатические узлы. Процесс бывает преимущественно двусторонним. В отличие от туберкулезного бронхоаденита при лимфогранулематозе вокруг лимфатических узлов, как правило, нет перифокального воспаления, контуры их четкие, правильно выпуклые или волнистые. Если увеличенные лимфатические узлы расположены в средостении на различной глубине, то определяется полицикличность их очертаний и симптом «кулис» (рис.27).
Рис. 27. Лимфогранулематоз
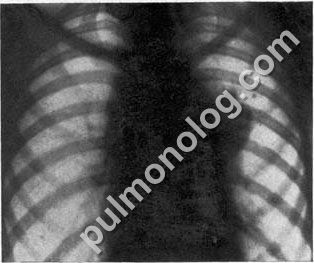
Под влиянием лучевой терапии и лечения цитостатическими препаратами и кортикостероидными гормонами наступает уменьшение размеров наружных и внутригрудных лимфатических узлов. Таких сдвигов обычно не наблюдается при туберкулезе. Диагноз лимфогранулематоза может быть подтвержден цитологическим исследованием пунктата или при биопсии наружных или глубоких шейных и медиастиналышх лимфатических узлов. При этом обнаруживается полиморфный состав клеток в виде лимфоцитов, плазмоцитов, эозинофилов, базофилов, нейтрофилов и гигантских клеток Березовского—Штернберга.
Туберкулезный лимфаденит приходится дифференцировать от лимфосаркомы и ретикулосаркомы средостения. Эти системные опухолевые процессы иногда могут начинаться незаметно и обнаруживаться случайно. Но большей частью они проявляются различными клиническими симптомами. Если заболевание осложняется плевритом, то оно протекает остро или подостро и сопровождается лихорадкой, общей слабостью, потливостью и другими симптомами интоксикации. Больные лимфосаркомой и ретикулосаркомой средостения значительно чаще, чем больные туберкулезным бронхоаденитом, страдают от мучительного сухого, приступообразного кашля, одышки и сильных болей в груди. У них быстро наступает истощение организма и появляется такой же компрессионный синдром, как и при лимфогранулематозе. Лимфои ретикулосаркома, как правило, сопровождаются пассивной туберкулиновой анергией, выраженной анемией, лимфопенией, резко ускоренной СОЭ. Процесс характеризуется множественным поражением и быстрым увеличением всех групп лимфатических узлов. Периферические узлы очень плотные, безболезненные и образуют большие конгломераты деревянистой плотности.
Рентгенологическая картина лимфои ретикулосаркомы средостения сходна с лимфогранулематозом. От туберкулезного бронхоаденита их отличают выраженное увеличение лимфатических узлов, их массивность и бугристость, а также быстрый рост опухоли. При этом может быть симптом «дымовой трубы». Под влиянием лучевой и цитостатической терапии быстро и значительно уменьшаются размеры лимфатических узлов, что приобретает важное дифференциально-диагностическое значение. При цито-гистологическом исследовании наружных или внутригрудных лимфатических узлов при лимфосаркоме обнаруживают большое количество (до 90—98%) лимфоидных элементов, которые содержат крупные ядра, окруженные узким ободком протоплазмы, окрашивающейся в голубой цвет. При бурном течении болезни с клеточными элементами лимфобластного типа отмечаются полиморфные многоядерные клетки с грубой структурой хроматина. При ретикулосаркоме (ретотельсаркоме) клетки бывают различной величины и формы, а их ядра отличаются сочностью и шнуровидным строением хроматина (М. Г. Абрамов, 1975) (рис. 28).
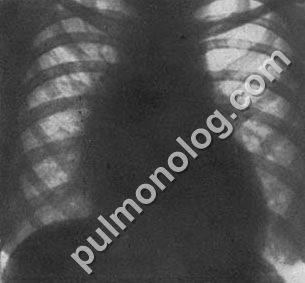
Рис. 28. Ретикулосаркома.
Туберкулез лимфатических узлов напоминает I стадию или железистомедиастинальиую форму саркоидоза (болезнь Бенье—Бека—Шауманна). Это заболевание в последнее время встречается нередко, наблюдается главным образом в возрасте 20—40 лет, чаще у женщин. Оно протекает различно. В одних случаях оно начинается остро с выраженными симптомами интоксикации, высокой лихорадкой, узловатой эритемой, болями в груди и в суставах, слабостью, ускоренной СОЭ. Но значительно чаще саркоидоз протекает постепенно. При этом у больных отмечаются субфебрильная температура, общая слабость, сухой кашель, одышка. Возможно и скрытое бессимптомное течение болезни, которая в таких случаях выявляется при флюорографии.
Ряд признаков отличает туберкулез внутригрудных лимфатических узлов от саркоидоза. При последнем чаще наблюдается одновременно увеит или иридоциклит, в костях кистей и стоп иногда находят мелкие кистозные полости. Могут, кроме того, поражаться слюнные железы, печень, селезенка, появляются различного типа высыпания на коже лица, конечностей, туловища. Возможно наличие нефрокальциноза. В гемограмме, особенно в начальных и острых фазах болезни, отмечаются лейкои лимфопения, моноцитоз, иногда эозинофилия при нормальной или нерезко ускоренной соэ. Часто при этом повышено содержание у-глобулипов в сыворотке крови, а также уровня кальция в крови и моче.
Весьма важным дифференциально-диагностическим признаком является туберкулиновая анергия у подавляющего большинства больных саркоидозом и, наоборот, частая положительная реакция Квейма—Никерсона на специфический антиген при саркоидозе.
Характерна рентгенологическая картина этой стадии саркоидоза. При этом определяются значительно увеличенные в размерах главным образом бронхопульмональные, а также трахеобронхиальные, паратрахеальные и бифуркационные лимфатические узлы. Адепопатия, как правило, двусторонняя, в части случаев симметричная и, но сопровождается перифокальной инфильтрацией. Нередко видна полоска уплотненной междолевой плевры (рис. 29).
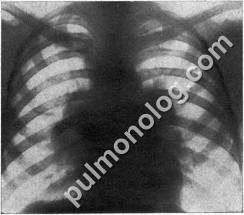
Рис. 29. Саркоидоз внутригрудных лимфатических узлов.
Одновременно часто обнаруживаются увеличенные периферические, преимущественно шейные лимфатические узлы, обычно плотные, множественные, безболезненные, без перифокального воспаления и, как правило, не нагнаивающиеся. При трахеобронхоскопии находят расширение, сглаженность и распластанность шпор трахеи и долевых бронхов, выбухание их стенок, инъецированность, отечность и утолщение слизистой оболочки. Иногда на ней определяются единичные узелки, бляшки и грануляции, но без свищей.
Своеобразна динамика процесса при этой стадии саркоидоза. У значительной части больных (40—60%) процесс в точение обычно нескольких месяцев излечивается спонтанно. Чаще такой благоприятный исход наступает при применении кортикостероидных гормонов. Между тем специфическая антибактериальная терапия в подобных случаях оказывается безуспешной.
Диагноз болезни подтверждается обнаружением в удаленных периферических или во внутригрудных лимфатических узлах (при медиастиноскопии или чрезбронхиальной пункции) эпителиоидных, гигантских клеток при отсутствии казеозного некроза. Эти же клеточные элементы выявляют при гистологическом исследовании, биопсировании слизистой оболочки бронхов или кожи. Указанные признаки позволяют отличить саркоидоз от туберкулеза внутригрудных лимфатических узлов.
Клинико-рентгенологическую картину туберкулезного лимфаденита может напоминать хронический лимфолейкоз. Это заболевание развивается обычно медленно. При постепенно нарастающих симптомах интоксикации увеличиваются до значительных размеров периферические, а в части случаев и внутригрудные, и внутрибрюшные лимфатические узлы. Периферические узлы безболезненны, эластично-тестоватой консистенции, подвижны, не нагнаиваются и не распадаются. У больных увеличены размеры селезенки и печени. В крови отмечаются высокое содержание лейкоцитов (от 30 000 до 250 000 и более), лимфоцитоз (до 95%), тромбоцитопения, нарастающая анемия. В лейкограмме, особенно при длительном и тяжелом течении болезни, могут преобладать патологические элементы — пролимфоциты и лимфобласты. В костном мозге определяется тотальная лимфоидная метаплазия. Цитограмма периферических лимфатических узлов отличается богатым однородным клеточным составом из лимфоидных элементов. При рентгенологическом исследовании обнаруживают увеличенные лимфатические узлы в средостении и корнях легких. Иногда появляются лейкемические инфильтраты в легочной ткапи и небольшое количество жидкости в плевральной полости (рис. 30). На течение лимфолейкоза не влияют туберкулостатические препараты и в то же время оказывают некоторое положительное действие кортикостероидные гормоны и цитостатические средства.
Дифференциально-диагностические затруднения могут возникнуть при алейкемических формах хронического лимфолейкоза, при которых в периферической крови отсутствуют характерные изменения. В этих случаях важнейшими диагностическими признаками являются увеличение размеров селезенки и наличие лимфоидной метаплазии костного мозга, выявляемой при пункции.
туберкулез лимфатический лимфогранулематоз.
Рис. 30. Лимфолейкоз.
Лимфаденит иногда вызывается банальной, в частности стрептоили стафилококковой, инфекцией. В таких случаях могут в короткий срок увеличиться размеры периферических и внутригрудных лимфатических узлов. Процесс протекает с высокой лихорадкой, болями в суставах; иногда он возникает после ангины (Brocard, Choffel, 1957).
Клинический случай. У Н., 62 лет. вскоре после перенесенной гриппозного пневмонита при высокой лихорадке значительно увеличились паратрахеальные, бронхопульмональные и надключичные лимфатические узлы. Рентгенологический процесс напоминал опухолевое поражение лимфатических узлов средостения или туберкулезный бронхоаденит. При пункции одного из узлов был получен гной, из которого выделен золотистый стафилококк. Под влиянием лечения аминопенициллином и стрептомицином в течение l ½ мес. состояние больного улучшилось, внутригрудные и наружные лимфатические узлы достигли нормальных размеров.
Иногда туберкулезный бронхоаденит приходится дифференцировать от прикорневой формы центрального рака легкого. При распознавании этого вида опухоли следует учитывать ее развитие у лиц старшего возраста и преимущественно у мужчин, наличие надсадного кашля, болей в груди, одышки, признаков сдавления крупных сосудов и нервов, а при метастазировании — увеличение надключичных лимфатических узлов (железы Вирхова), нередко отрицательные туберкулиновые реакции. Диагноз подтверждается результатами бронхоскопии, обнаружением в биопсированных слизистой оболочке бронхов и наружных лимфатических узлах элементов опухоли. При рентгенологическом исследовании обращают на себя внимание, по выражению Б. П. Александровского и А. М. Баренбойма (1973), «лапчатость» и некоторая расплывчатость тени опухоли за счет перибронхиальных и периваскулярных изменений. Корень легкого глыбообразно увеличен при метастазах во внутригрудные лимфатические узлы.
Клинический пример. У больной В., 44 лет, у которой в конце N года появились общее недомогание, слабость, сухой надсадный кашель, повысилась температура. Вначале была заподозрена левосторонняя пневмония, а затем туберкулезный бронхоаденит, по поводу которого несколько месяцев безуспешно лечилась туберкулостатическим препаратом. На основании результатов клинического, рентгенологического, бронхологического и цитологического методов исследования был распознан малодифференцированный рак нижнедолевого бронха с метастазами в лимфатические узлы корня и гиповентиляцией нижней доли левого легкого (рис. 31).
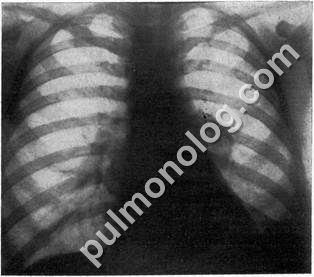
Рис. 31. Центральный рак левого легкого.
За туберкулезный бронхоаденит принимают порой аневризму аорты или расширение дуги легочной артерии. Правильный диагноз в этих случаях может быть установлен при учете клинических данных и результатов тщательного клинического, рентгенологического исследования, в частности рентгенокимографии и ангиопульмонографии.
Мы не останавливаемся здесь на дифференциальной диагностике между туберкулезным бронхоаденитом и метастазами злокачественной опухоли в лимфатических узлах средостения, доброкачественными новообразованиями (дермоидными кистами, тератомами, тимомами, липомами, невриномами), загрудинным зобом, натечным абсцессом, исходящим из грудного отдела позвоночника, бубонной формой туляремии, бруцеллезом и т. п. Во всех этих случаях правильное распознавание болезни возможно при всестороннем клинико-рентгенологическом исследовании больного с использованием, в частности, пневмомедиастинои сцинтиграфии и инструментально-биопсических методов. Важное значение имеют, кроме того, определение специфических серологических реакций и наблюдение за динамикой процесса.
Дифференциальная диагностика между туберкулезным мезаденитом и различными заболеваниями брюшной полости представляет определенные затруднения. По этой причине до последнего времени допускается значительная гипердиагностика туберкулеза внутрибрюшных лимфатических узлов, особенно у лиц среднего и пожилого возраста. Так, из 360 больных в возрасте от 16 до 70 лет, которые в течение нескольких лет состояли под наблюдением ряда лечебных учреждений и подвергались длительной специфической терапии по поводу предполагавшегося абдоминального туберкулеза, главным образом мезаденита, этот диагноз после тщательного клинико-рентгенологического обследования был подтвержден лишь у 9% больных. Еще у меньшего числа больных (у 4% из 145 оперированных) он был установлен при пробной лапаротомии (С. П. Ермолаева, 1971).
Пользуясь тем же методом, А. Г. Сычев (1973) смог подтвердить этот диагноз только у 7 из 115 больных, у которых предполагался туберкулезный мезаденит, а в остальных случаях были выявлены аппендицит, хронический гастрит, энтероколит, гепатит, холецистит, язвенная болезнь желудка и двенадцатиперстной кишки, воспалительные заболевания женских половых органов и др.
Диагноз туберкулеза внутрибрюшных лимфатических узлов, особенно у лиц старше 25 лет, правомерен, следовательно, лишь при соответствующих клинико-рентгенологических и иммунобиологических показаниях, а иногда может быть подтвержден после лапаротомии или лапароскопии.