Хирургическое лечение больных вентральными грыжами с сопутствующим ожирением

Работа основана на анализе результатов герниопластики у 164 больных послеоперационными, рецидивными и первичными вентральными грыжами, страдающих ожирением. Больные были разделены на две группы: контрольная и основная. Пациентам контрольной группы производилась классическая герниопластика местными тканями и протезирующими материалами по показаниям. В основной группе пациентам выполнялась… Читать ещё >
Хирургическое лечение больных вентральными грыжами с сопутствующим ожирением (реферат, курсовая, диплом, контрольная)
Работа основана на анализе результатов герниопластики у 164 больных послеоперационными, рецидивными и первичными вентральными грыжами, страдающих ожирением. Больные были разделены на две группы: контрольная и основная. Пациентам контрольной группы производилась классическая герниопластика местными тканями и протезирующими материалами по показаниям. В основной группе пациентам выполнялась герниопластика с использованием сетчатых имплантатов с дополнением дерматолипидэктомии. У большинства пациентов после операции сохранялась нормальная функция ЖКТ, лишь у 3 больных в контрольной и у 1 больной в основной группе, перенесших герниопластику по поводу гигантской вентральной грыжи, отмечался парез кишечника, купированный медикаментозно. Надежность пластики грыжевых ворот обеспечивается за счет полипропиленового протеза, а выполнение ненатяжной герниоаллопластики и комбинированной методики позволило избежать повышения внутрибрюшного давления за счет увеличения объема брюшной полости. В результате применения дерматолипидэктомии удалось снизить количество осложнений в ближайшем (9,8%) и отдаленном послеоперационном периоде. Рецидивов заболевания и летальных исходов не было.
The work is based on the analysis of hernia repair in 164 patients with postoperative, recurrent and primary ventral hernias obese. The patients were divided into two groups: a control group and the main group. Patients in the control group performed classical hernia repair with local tissues and prosthetic materials indicated. In the study group patients underwent hernia repair using mesh implants with the addition derma^^^c^m^ The majority of patients after surgery preserves the normal function of the gastrointestinal tract, only 3 patients in the control and in 1 patient in the study group underwent hernia repair over a giant ventral hernia was observed intestinal paresis, docked medication. The reliability of plastics hernia ring is provided by a polypropylene prosthesis and perform no compression hernioalloplastic and combined technique allowed to avoid increasing intra-abdominal pressure due to the increase in the abdominal cavity. As a result of dermatolipidektomу managed to reduce the number of complications in the near (9.8%) and late postoperative period. There were not disease recurrence and death.
герниопластика вентральный грыжа Постановка проблемы и анализ последних исследований и публикаций. Несмотря на динамическое развитие медицинской науки, проблема лечения вентральной грыжи остается актуальной. Рост заболеваемости вентральной грыжей сохраняется в основном за счет послеоперационных вентральных грыж, их количество после выполненных лапаротомий составляет по разным данным от 10 до 15% [5, 7].
Сочетание грыж передней брюшной стенки с нарушением правильных пропорций передней брюшной стенки и туловища, возникших в результате перерастяжения мышц и увеличения толщины кожно-жировой складки живота, отрицательно сказываются на результатах герниопластики [6, 5].
Чрезмерное отложение жировой ткани на передней брюшной стенке с образованием кожножирового фартука, кроме эстетических неудобств, является причиной развития функциональных нарушений со стороны желудочно-кишечного тракта, сердечно-сосудистой системы, органов дыхания, возникновения болей в спине, недержания мочи. Под отвислой кожной складкой, как правило, появляется стойкая опрелость. Создаются также условия для развития застойных явлений в нижних конечностях и варикозного расширения вен. Все эти изменения приводят к ограничению трудоспособности пациента, что позволяет рассматривать пластику передней брюшной стенки как операцию, направленную на коррекцию не только эстетических деформаций, но и функциональных нарушений [5, 7].
Поэтому актуально и даже необходимо дополнение герниопластики дерматолипэктомией, что направлено на восстановление морфологического состояния брюшной стенки, предшествующего тем изменениям, которые с ней произошли в результате беременности, перенесенных оперативных вмешательств, длительного грыженосительства, ожирения [6, 7].
Цель работы: оптимизация хирургического лечения больных вентральными грыжами с сопутствующим ожирением.
Материалы и методы. Работа основана на анализе результатов герниопластики у 164 больных послеоперационными, рецидивными и первичными вентральными грыжами, страдающих ожирением. Все операции были выполнены в хирургическом отделении клиники СамМИ с 2008 по 2014 год. Больные были разделены на две группы: контрольная группа (72 — 43,9%) и основная группа (92 — 56,1%). Пациентам контрольной группы производили классическую герниопластику местными тканями и протезирующими материалами по показаниям. В основной группе пациентам выполняли герниопластику с использованием сетчатых имплантатов с дополнением дерматолипидэктомии. Из 164 больных мужчин было 50 (30,5%), женщин — 114 (69,5%). Распределение по возрасту: до 45 лет — 35 (21,3%), 46−59 лет — 87 (53,0%), 60−74 года — 39 (23,8%), 75−90 лет — 3 (1,8%).
Все больные, поступавшие в хирургический стационар в плановом порядке, были обследованы в амбулаторных условиях. В план обследования были включены выполнение общего и биохимических анализов крови, определение показателей свертываемости крови, общего анализа мочи, ЭКГ, консультация терапевта. У 39-ти больных (72,2%) были выявлены сопутствующие заболевания (ожирение, гипертоническая болезнь, ишемическая болезнь сердца, варикозная болезнь нижних конечностей). Этих пациентов консультировали и проводили корригирующую терапию специалисты по профилю.
Критериями готовности больных к оперативному вмешательству были отсутствие сопутствующей патологии или стойкая ее компенсация.
Важнейшими факторами, определяющими хирургическую тактику, является локализация грыжи, размер дефекта и наличие рецидивов в анамнезе. Согласно классификации J. P. Chervel и A. M. Rath (1999 г.), у 53 (32,3%) больных были большие (W3) и гигантские (W4) грыжи. У подавляющего большинства больных (118 — 71,9%) были надпупочные (M1) и околопупочные (M2) грыжи. У наименьшего количества больных были вентральные грыжи бокового (L) и сочетанного (M+L) расположения. Из 164 больных у 115 (70,1%) были первичные (R0) и у 49 (29,9%) больных рецидивные (Rn) грыжи.
Всем больным проводили общеклинические, биохимические исследования. Измеряли внутрибрюшное давление до и после операции. Электрокардиография и ультразвуковое исследование брюшной полости выполняли всем 164 больным. Эхокардиографию проводили по показаниям, страдающим ишемической болезнью сердца. Оценивали основные показатели как ударный объем и сердечный выброс. Одним из важных моментов, определяющих исход оперативного вмешательства, следует считать качество предоперационной подготовки. Пациентам с большими и гигантскими вентральными грыжами назначали бесшлаковую диету, с целью профилактики abdominal compartment syndrome (ACS) проводили тренировку сердца и легких к работе в условиях повышенного внутрибрюшного давления.
Пациентам контрольной группы в зависимости от локализации и размера грыжевого дефекта производили герниопластику местными тканями и протезирующими материалами. При протезирующих пластиках трансплантат фиксировали по методике «onlay». При необходимости, с целью увеличения объема брюшной полости, для предупреждения развития ACS, пластику передней брюшной стенки выполняли ненатяжным способом, т. е. наложение сетки на апоневроз без его ушивания, а так же комбинированным способом — с добавлением мобилизации влагалищ прямых мышц живота по Ramirez (табл. 1).
Таблица 1 Виды герниопластики в контрольной группе.
Вид операции. | Количество. | %. | |
Натяжные способы пластики. | |||
Пластика по Сапежко. | 40,3. | ||
Пластика по Мейо. | 22,2. | ||
Имплантация эндопротеза по «onlay» с ушиванием дефекта. | 23,6. | ||
Ненатяжные способы. | |||
Имплантация эндопротеза по «onlay» без ушивания дефекта. | 5,5. | ||
Комбинированный способ. | |||
Реконструкция брюшной стенки по Ramirez с применением сетки по «onlay». | 8,3. | ||
Всего. | |||
В основной группе разрез кожи проводили по грыжевому выпячиванию. Затем подкожножирову клетчатку широко отсепаровывали до апоневроза вокруг грыжевого мешка. После этого проводили обработку грыжевого мешка, пластику грыжевых дефектов, устранение диастаза прямых мышц живота. Всем больным в основной группе применяли сетчатый имплантат (рис. 1). Для профилактики синдрома малого живота и дыхательной недостаточности по показаниям выполняли ненатяжную герниоаллопластику без ушивания апоневроза или реконструкцию брюшной стенки по Ramirez (табл. 2). После завершения пластики передней брюшной стенки выполняли дерматолипидэктомию, по линии предварительно нанесенной на переднюю брюшную стенку до операции, которая окаймляет грыжевое выпячивание, старый послеоперационный рубец и кожно-жировую складку. Вес избыточного кожно-жирового лоскута составлял от 4 до 12 кг.
После завершения герниопластики всем больным в контрольной и основной группах над апоневрозом оставляли дренажную перфорированную трубку, свободные концы которой выводились ниже горизонтального разреза и фиксировались к коже и дренировались по Редону.
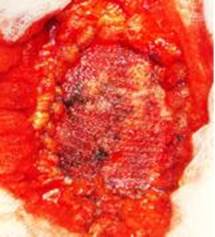
Рис. 1 Расположение сетки поверх ушитого апоневроза («onlay»)
Больным в основной группе с целью профилактики раневых осложнений при эндопротезировании во время операции стремились к ликвидации пространств, в которых возможно скопление жидкости. Рекомендуемая постановка дренажей не всегда эффективна и часто сопровождается отделяемым из раны в течение длительного времени. Также дренажи являются инородним телом, могут сами по себе провоцировать экссудацию, а при длительной постановке повышать риск инфекционных осложнений. Для этого при ушивании раны использовали вертикальные П-образные швы с широким захватом подкожно-жировой клетчатки и с обязательной фиксацией к протезу и дну раны [4].
В послеоперационном периоде пациентам обеих групп назначали бандажирование передней брюшной стенки, антибиотикопрофилактику, раннее вставание, дыхательную гимнастику, антикоагулянты, физиотерапию. Дренажную трубку удаляли в сроки от 2 до 8 суток под наблюдением УЗИ в динамике.
Результаты исследований и их обсуждение.
Для оценки эффективности результатов лечения больных в обсуждаемых группах в качестве основных критериев использовались следующие параметры сравнения:
Абдоминальные осложнения раннего послеоперационного периода.
Внеабдоминальные осложнения раннего послеоперационного периода.
Раневые осложнения в раннем послеоперационном периоде.
Отдаленные результаты хирургического лечения.
У больных обеих групп на этапах лечения в динамике измеряли уровень внутрибрюшного давления. Исходя из полученных данных, были выявлены закономерные изменения показателей внутрибрюшного давления в сторону их повышения на этапах операции, связанные с погружением грыжевого содержимого и гернио-пластикой.
Таблица 2 Виды герниопластики в основной группе.
Вид операции. | Количество. | %. | |
Натяжные способы пластики. | |||
Имплантация эндопротеза по «onlay» с ушиванием дефекта + ДЛЭ. | 36,9. | ||
Ненатяжные способы. | |||
Имплантация эндопротеза по «onlay» без ушивания дефекта +ДЛЭ. | 47,8. | ||
Комбинированный способ. | |||
Реконструкция брюшной стенки по Ramirez с применением сетки по «onlay» + ДЛЭ. | 19,4. | ||
Всего. | |||
Выполнение ненатяжной герниоаллопластики и комбинированной методики с мобилизацией прямых мышц по Ramirez, примененной 10 пациентам контрольной группы и 58 пациентам основной группы, которой достигается увеличение объема брюшной полости, позволило избежать повышения внутрибрюшного давления.
У большинства пациентов после операции сохранялась нормальная функция ЖКТ, лишь у 3 больных в контрольной и у 1 больной в основной группе, перенесших герниопластику по поводу гигантской вентральной грыжи, отмечался парез кишечника, купированный медикаментозно. У 4 больных в контрольной группе и у 2 больных в основной группе наблюдали задержку мочи.
В контрольной группе бронхолегочные осложнения наблюдались у 6 больных, явления сердечной недостаточности у 5 больных, последние проявлялись низкими показателями артериального давления, учащением пульса, одышкой, из них в двух случаях (1,2% от общего количества больных) закончились летальным исходом.
В основной группе внебрюшинные осложнения наблюдали у 3 больных. Бронхолегочные осложнения наблюдали у 2, сердечную недостаточность у 1 больного в возрасте 59 лет, страдающего постинфарктным кардиосклерозом.
Раневые осложнения в послеоперационном периоде в контрольной группе наблюдали у 11 больных. В основной группе осложнения были у 3 пациентов (табл. 3).
Таким образом, наибольшее количество ранних послеоперационных осложнений наблюдалось у больных в контрольной группе. Наименьшее количество сердечно-легочных и местных осложнений после операции отмечено в основной группе больных.
В отдаленные сроки после оперативного вмешательства из 72 больных контрольной группы наблюдали 49 (68,0%), а из 92 больных основной группы наблюдали 76 (82,6%) в сроки с 1 до 3 лет.
При динамическом наблюдении больных контрольной группы показатели массы тела существенных изменений не претерпели. У пациентов основной группы показатели абдоминального ожирения понесли глобальные изменения (рис. 2).
Это положительно сказалось на дальнейших жизненных перспективах, поскольку именно абдоминальный тип распределения жировой ткани, в наибольшей степени ассоциирующийся с высоким риском сердечно-сосудистых заболеваний и сахарного диабета 2 типа, претерпевает существенные изменения.
Таблица 3 Осложнения в раннем послеоперационном периоде.
Осложнения. | Контрольная группа. | Основная группа. | Всего. | |||||
Натяжные способы гернио-пластики. | Ненатяжные способы гернио-пластики. | Комбинированный способ. | Натяжные способы гернио-пластики. | Ненатяжные способы гернио-пластики. | Комбинированный способ. | |||
без дерматолипидэктомии. | с дерматолипидэктомией. | |||||||
Абдоминальные осложнения. | ||||||||
Парез кишечника. | ; | ; | ; | |||||
Задержка мочи. | ; | |||||||
Внеабдоминальные осложнения. | ||||||||
Бронхолегочные осложнения. | ; | ; | ; | |||||
Сердечно сосудистая недостаточность. | 4 (2 летал.). | ; | ; | ; | ||||
Раневые осложнения. | ||||||||
Инфильтрат. | ; | ; | ; | |||||
Гематома. | ; | ; | ; | ; | ; | |||
Серома. | ; | ; | ||||||
Лимфорея. | ; | ; | ; | ; | ; | |||
Нагноение раны. | ; | ; | ; | ; | ||||
Некроз края кожного лоскута. | ; | ; | ; | ; | ||||
Всего. | 29 (40,3%). | 9 (9,8%). | 38 (23,8%). | |||||
При исследовании уровня гликемии у пациентов контрольной группы существенных изменений не было выявлено. У больных основной группы при исследовании уровня гликемии отмечалось достоверное снижение показателей после проведенного лечения. Превышения уровня глюкозы крови 6,1 ммоль/л у пациентов основной группы выявлено не было.
В обеих группах исходно у 99 человек (60,4%) имелась артериальная гипертензия различной степени. При динамическом наблюдении в отдаленном послеоперационном периоде у больных контрольной группы отмечено сохранение высоких цифр АД, с тенденцией к переходу в более тяжелые степени артериальной гипертензии. У больных основной группы отмечено снижение высоких цифр АД, с тенденцией к переходу в более легкие степени артериальной гипертензии (табл. 4).
Таблица 4 Распределение больных по сопутствующей патологии в отдаленном послеоперационном периоде.
Показатели. | Группы больных. | ||||||
контрольная группа. | основная группа. | ||||||
кол. | %. | кол. | %. | ||||
до опер. | в отд. периоде. | до опер. | в отд. периоде. | ||||
Гипертоническая болезнь. | 59,7. | 77,5. | 60,9. | 30,3. | |||
Ишемическая болезнь сердца. | 23,6. | 32,6. | 26,1. | 14,5. | |||
Хроническая обструктивная болезнь легких. | 11,1. | 16,3. | 7,6. | 2,6. | |||
Сахарный диабет. | 4,2. | 6,1. | 5,4. | 1,3. | |||
Варикозная болезнь нижних конечностей. | 12,5. | 14,3. | 4,3. | 1,3. | |||
Анализ результатов исследования, которое оценивало показатели качества жизни у больных основной группы, через 3 месяца после операции отметил улучшение качества жизни по всем компонентам исследования.
Таким образом, при выполнении герниопластики частота послеоперационных осложнений значительно выше, чем при дерматолипидэктомии. Данный факт имеет принципиальное значение, так как при сравнимых характеристиках пациентов в группах применение липоабдоминопластики имеет существенные преимущества как по объективным, так и по субъективным показателям для пациента.
Выводы. 1. Особенностью клинического течения у больных с вентральными грыжами и ожирением является наличие сопутствующей патологии, что требует особой предоперационной подготовки.
Ненатяжная герниоаллопластика и комбинированная герниопластика с мобилизацией прямых мышц живота по Ramirez в сочетании с дерматолипидэктомией является оптимальным видом герниопластики у пациентов с ожирением. Надежность пластики грыжевых ворот обеспечивается за счет полипропиленового протеза, а выполнение ненатяжной герниоаллопластики и комбинированной методики позволило избежать повышения внутрибрюшного давления за счет увеличения объема брюшной полости.
В результате применения дерматолипидэктомии удалось снизить количество осложнений в ближайшем и отдаленном послеоперационном периоде. Раневые осложнения снизились с 15,3 до 3,3%, со стороны органов сердечно-сосудистой.
- 1. Алишанов С. А. Профилактика и лечение осложнений абдоминопластики: автореф. дисс. на соискание. научной степени канд. мед. наук: спец. 14.00.27 / С. А. Алишанов. — Москва, 2007. — 17 с.
- 2. Егиев В. Н. Проблемы и противоречия «ненатяжной» герниопластики / В. Н. Егиев, Д. В. Чижов // Герниология. — 2004. — № 4. — С. 3−7.
- 3. Жебровский В. В. Хирургия грыж живота / В. В. Жебровский. — Москва: МИА, 2005. — С. 296−358.
- 4. Хирургическое лечение больных вентральными грыжами с сопутствующим ожирением / З. Б. Курбаниязов, К. Э. Рахманов, С. С. Давлатов [и др.] // Вестник Ташкентской медисистемы — с 86,9 до 47,2%. Рецидивов заболевания и летальных исходов не было.
- 5. Герниопластика и дермолипэктомия позволяют избавить пациента не только от физических страданий и неудобств, связанных с ними, но и от состояния психологического дискомфорта, возвращают их к полноценной жизни, сокращают период социально-трудовой реабилитации.
- 6. цинской академии. — 2015. — № 1. — С. 49−53.
- 7. Кукош М. В. Профилактика ранних послеоперационных осложнений при эндопротезировании вентральных грыж / М. В. Кукош, А. В. Власов, Г. И. Гомозов // Новости хирургии. — 2012. — Т. 20, № 5. — С. 32−37.
- 8. Олейничук А. С. Особенности хирургического лечения вентральных грыж у больных с избыточной массой тела и ожирением: дисс. кандидата мед. наук: 14.01.17 / Олейничук Анна Станиславовна. — Москва, 2010. — 101 с.
- 9. Федоров Ю. Ю. Современная концепция абдоминопластики / Ю. Ю. Федоров // Анналы пластической, реконструктивной и эстетической хирургии. — 2002. — № 4. — С. 114.