Изучение диагностической ценности разработанных диагности-кумов и тест-систем для выявления антигена возбудителя туберкулеза
Выявление антигенов возбудителя туберкулёза крайне затруднительно. Известны случаи, когда в группе больных фиброзно-кавернозным туберкулёзом только в фазе распада впервые выявлялся антиген (Хоменко А.Г., 1992). Для внелёгочного туберкулёза на фоне широчайшего полиморфизма бактерий характерны малая частота обнаружения возбудителя в патологическом материале и невозможность воспользоваться данными… Читать ещё >
Изучение диагностической ценности разработанных диагности-кумов и тест-систем для выявления антигена возбудителя туберкулеза (реферат, курсовая, диплом, контрольная)
Для получения положительных результатов клинического применения разработанных диагностических препаратов и тест-систем при выявлении МТБ необходимо иметь чёткое представление о специфике выявляемого заболевания, его локализации в организме человека, о свойствах возбудителя микобактерий туберкулёза, методах подготовки исследуемых материалов, так как от совокупности знаний этих составляющих зависит качество диагностики.
Существует многообразие форм туберкулёзной инфекции, наиболее распространёнными являются: туберкулёз внутригрудных лимфатических узлов; диссеминированный; милиарный; кавернозный туберкулёз; туберкулёз медиа-стинальных лимфоузлов.
Туберкулёз внутренних лимфатических узлов — вариант первичного туберкулёза. Процесс у человека развивается на фоне нарушения иммунной системы. Поражаются прикорневые лимфатические узлы преимущественно средней доли правого лёгкого, язычкового сегмента, а также бронхопульмональные лимфатичесие узлы верхних долей лёгких. Патологоанатомическая характеристика процесса сходна с казеозным лимфаденитом в первичном туберкулёзном комплексе.
Диссеминированный туберкулёз характеризуется лимфогематогенным распространением инфекции, начинается с поражения лимфатического сосуда и завершается в стенке кровеносного сосуда. Данный вид туберкулёза отличается хроническим течением и развивается на базе скрытого течения инфекции. При данной форме очаги в лёгких имеют различную величину и возраст, часть из них прогрессирует, часть рубцуется или кальцинируется, что свидетельствует о длительном волнообразном течении процесса. Очаги инфекции отличаются кортикоплевральной локализацией, симметричностью поражений, продуктивной тканевой реакцией, могут быть мелкими, средними и крупными. Наблюдается развитие сетчатого пневмосклероза, эмфиземы, лёгочного сердца. Нераспознанные и нелеченные формы диссеминированного туберкулёза через фазу инфильтративной вспышки с распадом могут трансформироваться в деструктивные формы туберкулёза.
Кавернозный туберкулёз характеризуется наличием изолированно сформированной каверны со слабо развитым фиброзным слоем и отсутствием в окружающей ткани выраженного склероза и очагов-отсевов. Его исходной формой может быть инфильтративный, очаговый, диссеминированный туберкулёз и ту-беркулёма. Каверна располагается обычно в более глубоких отделах лёгкого. Большое значение в прогрессировании каверны имеет состояние дренирующих бронхов, в стенках которых формируется казеозный эндомезои панбронхит. Больные данной формой туберкулёза могут умереть от лёгочного кровотечения или других осложнений.
Фиброзно-кавернозный туберкулёз лёгких является результатом про-грессирования большинства форм первичного или вторичного периодов болезни, характеризуясь формированием в органе одной или несколько каверн с широким фиброзным слоем на фоне распространённого очагового склероза и очагов-отсевов различного генеза. При длительном хроническом течении фиброз-но-кавернозного туберкулёза возрастают процессы фиброзирования и очаговой эмфиземы лёгких.
Туберкулёз медиастинальных лимфоузлов — интоксикационный син-дром в сочетании с кальцинацией лимфоузлов, продуктивным кашлем, выделением микобактерий. Основные методы диагностики в настоящее времярентгенологический и бронхоскопический.
У больных с тяжёлым течением лёгочного туберкулёза первично нарушается функция соединительной ткани лёгкого, развивается мезенхимопатия, сопровождающаяся повышением проницаемости гистогематического барьера, поражением терминальных бронхиол.
В связи с этим, при туберкулёзе перспективны медико-биологические исследования соединительной ткани и микроциркуляторного русла лёгких в неблагоприятных условиях биосферы для жизни, при нейроэндокринных стрессах, иммуносупрессивном лечении и т. д. (Ерохин В.В. с соавт., 1996).
Данные, представленные Чутаевым Ю. П. с соавт. (1996) показывают, что положительная реакция на пробу Манту среди больных туберкулёзом лёгких составляет 67,7%, кониотуберкулёзом — 52,4%, силикотуберкулёзом -38,7, неспецифическими заболеваниями органов дыхания (пневмония, хронический бронхит, абсцесс лёгкого) — 50%, здоровых людей- 33,3%. Как видно из представленных данных, проба Манту не в полной мере выявляет заболевание туберкулёзом при наличии ложноположительных результатов у здоровых людей.
Выявление антигенов возбудителя туберкулёза крайне затруднительно. Известны случаи, когда в группе больных фиброзно-кавернозным туберкулёзом только в фазе распада впервые выявлялся антиген (Хоменко А.Г., 1992). Для внелёгочного туберкулёза на фоне широчайшего полиморфизма бактерий характерны малая частота обнаружения возбудителя в патологическом материале и невозможность воспользоваться данными рентгенологической картины на ранних этапах заболевания. L. K. Surkova et. al (2003) представлены исследования по изучению поражённых туберкулёзом очагов и установлено, что положительный ответ при исследовании секционного материала на МТБ был в 25% случаев, при которых отмечался отрицательный результат изучения мокроты.
Длительный латентный период и поздняя манифестация симптомов вызывают трудности диагностики. Таким образом, контроль над туберкулезом среди населения требует хорошо организованных программ по скринингу и лечению (Miranda A.G., 2003).
Целью наших исследований являлось максимально возможное лабораторное выявление возбудителя МТБ у наиболее эпидемически опасной категории пациентов среди лиц, обратившихся в Краевой клинический противотуберкулёзный диспансер г. Ставрополя с подозрительным в отношении туберкулёза клиническими или рентгенологическими симптомами. С этой целью были сконструированы принципиально новые тест-системы, которые позволяют значительно повысить эффективность выявления возбудителя туберкулёза, по сравнению с существующими методами, что было подтверждено клиническими испытаниями.
Обследование людей проводили, оценивая следующие основные параметры, по которым больных подразделяли на группы:
- — лица, имеющие соответствующую симптоматику со стороны органов дыхания (наличие в течение 3 нед. и более продуктивного кашля с выделениями слизистой, слизисто-гнойной мокроты или мокроты с прожилками крови);
- — лица, имеющие выявленные лучевыми методами изменения в лёгких, подоз-рительные на туберкулёз;
- — лица из контакта с больными туберкулёзом, выделяющие микобактерии и имеющие соответствующие симптомы заболевания;
- — лица с подозрением на внелёгочные формы туберкулёза;
Особенно важны выделение и идентификация возбудителя при наблюдении за больными туберкулёзом с неудовлетворительными результатами стандартного курса химиотерапии, у которых возбудителями заболевания могут быть лекарственно-устойчивые формы микобактерий или нетуберкулёзные ми-кобактерии (возбудители микобактериозов).
Изучив формы туберкулёза, место локализации антигенов и истории болезни больных туберкулёзом, мы подошли к решению задачи подготовки проб исследуемого материала.
Сбор, хранение, транспортировку и работу с диагностическим материалом (моча, мокрота) проводили согласно приказу МЗ РФ № 109, приложение № 10 от 21.03.2003. Постановку РАЛ, РСА, ИФА проводили аналогично описанному в соответствующих главах диссертации. Селективное концентрирование антигена возбудителя туберкулёза на МИС с последующей постановкой экспресс-анализов (ИФА и КИФА) осуществляли в два этапа (рис. 17):
1 этап — селективное концентрирование. В каждый флакон с исследуемым материалом (мокрота, ресуспендированная в 10 кратном объёме забуференного физиологического раствора рН 7,2; моча, объёмом 1−10 мл) вносили по 0,5 мл 10% ресуспендированного МИС и инкубировали при комнатной температуре в течение 30−40 мин. Далее, удерживая МИС при помощи постоянного магнита на дне флакона, выливали жидкость, к осадку МИС добавляли 10 мл фосфатно-солевого буферного раствора (ФСБ), перемешивали встряхиванием и переносили в бактериологическую пробирку или флакон. Таким образом промывали МИС 5−6 раз, удаляя отмывочный раствор, удерживая МИС при помощи магнита; 2 этаписследование МИС в ИФА и КИФА (методика описана в главе 6).

Для обеспечения селективного концентрирования антигенов МТБ из проб больных большого объёма (мокрота, разведённая забуференным физиологическим раствором рН 7,2; моча) использовали туберкулёзные МИС, помещённые в проточную магнитную ловушку, через которую пропускали исследуемые жидкости, регулируя скорость их протекания зажимом (рис.18). Меняя местами колбы, можно многократно пропускать через ловушку исследуемую пробу, достигая максимального концентрирования микобактерий и их антигенов на МИС. После этого систему промывали 100 мл забуференного физиологического раствора рН 7,2, тем самым обеспечивая отмывание МИС от посторонних примесей и несвязавшихся компонентов. В дальнейшем из ловушки извлекали МИС, на поверхности которого за счёт реакции антигенантитело фиксировались микобактерии туберкулёза и его антигены, и помещали в колбу или пробирку для проведения исследований в ИФА и КИФА.
Тестирование микобактерий осуществлено методами: РАЛ, РСА, ИФА, МИС с ИФА и КИФА.
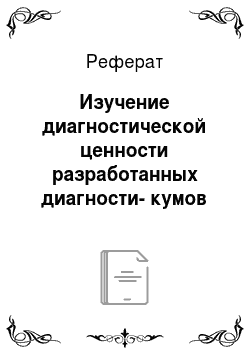
Было исследовано 286 проб клинического материала (моча, мокрота) от больных различными формами туберкулёза из краевого клинического противотуберкулёзного диспансера, 12 проб материала от больных с нетуберкулёзными заболеваниями и 11 проб от здоровых людей, у которых исследовали мочу и слюну (табл.16).
Методики постановки этих реакций и система учёта положительных результатов приведены в главах 5 и 6.
Как видно из таблицы, используя комплекс разработанных препаратов и методов (РСА, РАЛ, ИФА, ИФА с МИС, КИФА с МИС), можно проводить качественную диагностику туберкулёза, обнаруживая у больных специфические туберкулёзные антигены. Максимальный процент выявления этих антигенов при исследовании больных достигнут с помощью сочетанных методов, использующих МИС с ИФА и КИФА.
Анализ полученных данных позволил установить, что использование адсорбированной туберкулёзной сыворотки при конструировании диагностических препаратов даёт возможность диагностировать заболевание туберкулёзом у людей, дифференцируя его от другой патологии.
С помощью ИФА и КИФА, где в качестве твёрдой фазы используются МИС с иммобилизованными антителами против антигенов МусоЬа^егшт tuberculosis, показано, что антиген возбудителя туберкулёза выявляется в мокроте, моче туберкулёзных больных в 91% случаев и не обнаруживается у здоровых людей.
Указанные методы превосходят по информативности РСА, РАЛ и традиционный ИФА, проводимый в полистироловых планшетах. Это связано с тем, что при использовании МИС с ИФА и КИФА специфический антигенный материал концентрируется на сорбенте из проб большого объёма.
Недостаточная чувствительность традиционного ИФА (5×104−1×105 м. к./мл), как отмечают некоторые исследователи, связана с нестандартностью адсорбционной поверхности планшет из полистирола, что приводит к непрочному связыванию АТ и их адсорбции на этапах иммуноферментного анализа.
Отсутствие 100% специфичности разработанных диагностических систем объясняется тем, что, хотя при их изготовлении использована туберкулёзная сыворотка, адсорбированая гетерологичными антигенами на твёрдом носителе (это несомненно повысило специфичность анализа), однако полного удаления из неё гетерологичных иммуноглобулинов, вероятно, не произошло, так как, род микобактерий составляет более 100 видов (Методические рекомендации МЗ РФ, 1992), которые содержат общие антигены с большим количеством нетуберкулёзных микобактерий и других микроорганизмов, например, с Nocardia, Brucella, Listeria и т. д.
В настоящее время усложнилась также микробиологическая и серологическая диагностика туберкулёза из-за часто встречаемых атипичных микобактерий, изменившейся биологии возбудителя (морфология, ферментативная активность, биологические свойства) вследствии широкого применения разнообразных противотуберкулёзных препаратов.
Обобщая преимущества данных тест-систем, следует отметить, что разработанные новые диагностические средства для выявления возбудителя туберкулёза на основе МИС позволяют обнаруживать корпускулярные и растворимые антигены возбудителя при их низкой концентрации в материале (50−100 микробных клеток в пробе), проводить исследования с пробами большого объёма. Эти системы относятся к средствам экспресс-диагностики туберкулёза, т.к. позволяют получить результат через 1−1,5 ч после начала исследования. Немаловажным является и тот факт, что туберкулёзный МИС не теряет своих физико-химических и иммунологических свойств при хранении на протяжении 3 лет (срок наблюдения).
В табл. 17 представлены сравнительные данные методов диагностики туберкулёза, используемые в настоящее время в клинической практике и разработанные нами.
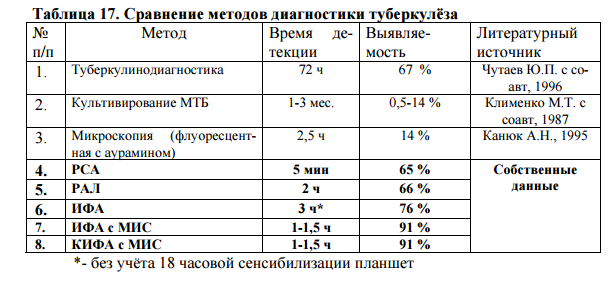
Как видно из таблицы, наиболее эффективными методами для диагностики возбудителя туберкулёза являются ИФА и КИФА с МИС, которые отличаются высокой чувствительностью, специфичностью и непродолжительным сроком проведения анализа. При этом обнаружение туберкулёзных антигенов возможно у больных с различной локализацией патологического процесса при взятии материала на исследование у них бесконтактным способом (моча, мокрота).