Результаты исследования и их обсуждение

Наиболее частыми жалобами после ЛХЭ, была периодически возникающая боль в правом подреберье тупого или ноющего характера (12 чел.), связанная, как правило, с пищевой погрешностью. Вообще выраженный болевой синдром отмечался у 13 человек (у нескольких больных боль локализовалась одновременно в правом и левом подреберьях, мезогастральной области с иррадиацией у 7 чел. в спину и под правую лопатку… Читать ещё >
Результаты исследования и их обсуждение (реферат, курсовая, диплом, контрольная)
Непосредственные результаты хирургического лечения больных ЖКБ, хроническим холециститом.
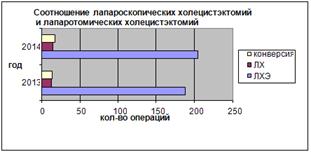
Диаграмма 3.
Из диаграммы 3 видно, что количество больных, прооперированных в 2013 г традиционным способом лапаратомическая холецистэктомия (ЛХ) — составляет 5,3%, ЛХЭ составляет 87,5%, конверсия составляет 7,2%, в 2014 г. — лапаратомия, холецистэктомия. — составляет 5,3%, ЛХЭ составляет 86,1%, конверсия составляет 8,6%.
В 2014 г. 8,6% ЛХЭ завершены конверсией, что на 1,4% больше чем в предыдущем году, что было обусловлено значительными инфильтративными изменениями в зоне шейки ЖП, выраженным спаечным процессом, поздним обращением за медицинской помощью, были больные, которые неоднократно находились на стационарном лечении в ХО КУ «ГБСМП» ДОС. В ургентном порядке больным оказывалась консервативная терапия, после чего больные направлялись в ХО КУ «ДМЛ № 9» ДОС, госпитализировались в плановом порядке для выполнения лапароскопической холецистэктомии.
У 15 больных в 2014 г. (5,3%) при дообследовании было установлено, что ЛХЭ не показана. В 2-х случаях из этой группы у больных холедохолитиаз, механическая желтуха, холангит. Произведено холедохолитотомия, внешнее дренирование холедоха по Керу. В 2 случаях имелись показания для наложения билиодигестивных анастомозов.
У 2-х больных во время ЛХЭ был установлен синдром Мериззи IIIст., операции завершены:
- — гепатикоеюноанастомоз на каркасном дренаже на отключенной по РУ петле;
- — гепатикоеюноанастомоз на каркасном дренаже без отключенной петли по РУ. Через 3 мес. Больной был направлен на реконструктивную операцию на III уровень оказания медицинской помощи.
Из интраоперационных осложнений ЛХ отмечались вскрытие желчного пузыря при его выделении (22 чел); повреждение печени и паренхиматозное кровотечение (5 чел); ранение пузырной артерии, внутрибрюшное кровотечение (5 чел.).
В одном случае выполнена на 4-е сутки релапаротомия в связи с гнойно-фибринозным перитонитом. У другого больного на 5-е сутки после операции диагностирован местный желчный перитонит. Еще в одном случае возникло острое профузное кровотечение из язвы луковицы двенадцатиперстной кишки.
Из ранних осложнений после ЛХ (табл. 3) следует отметить пневмонию (18,5%), парез кишечника (22,2%), нагноение операционной раны (7,4%). Койко-день в среднем у этих больных составлял 12,2±1,8, а общее число дней нетрудоспособности, включая лечение в стационаре и в поликлинике равнялось 46,4 ± 5,7 дн.
Таблица 4. Ранние послеоперационные осложнения у больных ХХ, ЖКБ перенесших ЛХ и ЛХЭ.
Осложнения. | Вид операции. | |||
2013 г. | 2014 г. | |||
ЛХ (27). | ЛХЭ (188). | ЛХ (33). | ЛХЭ (204). | |
Со стороны объекта операции (органов брюшной полости):
|
|
|
|
|
Со стороны раны: — раневая инфекция (нагноение). | ||||
Со стороны других органов и систем: — пневмония. — острое желудочное кровотечение из хронической язвы. |
|
|
|
|
ЛХЭ выполнена у 392 больных. В группе лиц с ЛХ причиной конверсии стало наличие плотного воспалительного инфильтрата в области шейки ЖП. Из интраоперационных осложнений ЛХЭ следует отметить вскрытие желчного пузыря (11 чел.); кровотечение из ложа желчного пузыря (5 чел), несостоятельность клипсы на пузырной артерии (1 чел.) и на пузырном протоке (3чел.).

При выполнении ЛХЭ и лапаротомической холецистэктомии (ЛХ) отмечено отсутствие послеоперационной летальности.
В одном случае у больного после ЛХ на 3-и сутки выполнена релапароскопия, санация и дренирование брюшной полости в связи с местным желчным перитонитом. Пребывание этих больных в стационаре составило 7,9 ± 1,5 дн. против 12,2 ± 1,8 дн. у лиц, перенесших ЛХ, а общая длительность лечения больных, перенесших ЛХЭ, равнялась 30,7±3,6 дн., что было в полтора раза меньше, чем после ЛХ.
Что касается раневых инфекционных осложнений, то они наблюдались у 2-х из 392 больных, перенесших ЛХЭ (около 0,5%), что было почти шесть раз меньше, чем после ЛХ. Пневмонии после ЛХЭ также встречались значительно реже, чем после ЛХ (соответственно у 1% против 13%). Кроме того, в 1,4 раза реже отмечались диспептические явления, продолжительный парез кишечника (соответственно у 2% против 15% после ЛХ).
Наиболее частыми жалобами после ЛХЭ, была периодически возникающая боль в правом подреберье тупого или ноющего характера (12 чел.), связанная, как правило, с пищевой погрешностью. Вообще выраженный болевой синдром отмечался у 13 человек (у нескольких больных боль локализовалась одновременно в правом и левом подреберьях, мезогастральной области с иррадиацией у 7 чел. в спину и под правую лопатку. При этом боль сопровождалась дисфагическими или диспептическими явлениями, которые встречались у 20 чел. Характерно, что у 2/3 пациентов существующие жалобы не отягощали их состояния и не исключали хороший конечный результат хирургического лечения, а лишь у 7 чел. патологические признаки были более выраженными.
У лиц, перенесших ЛХ, аналогично предыдущей группе, ведущими жалобами была боль в правом подреберье. У этих пациентов чаще встречались дисфагия, диспепсия, а также осложнения со стороны послеоперационного рубца (инфильтрат, лигатурный гнойный свищ). Не у всех больных, перенесших ЛХ, имеющиеся жалобы ухудшали качество жизни, но у 10 из 20 человек патологические симптомы были упорными. У остальной половины больных жалобы носили эпизодический характер, существенно не влияя на состояние здоровья. Наибольшую клиническую значимость имело сочетание болевого и стабильного диспепсического синдромов.
В целом отдаленные клинико-функциональные результаты ЛХЭ лучше ЛХ, после которой частота осложнений значительно выше (втрое — вчетверо).